Гипсование детей с дисплазией. Уход за кожей малыша в гипсе при дисплазии тазобедренных суставов
- Гипсование детей с дисплазией. Уход за кожей малыша в гипсе при дисплазии тазобедренных суставов
- Гипсование детей в евпатории. согласно приказа Министерства здравоохранения Российской Федерации от 7 июня 2020 г. № 321н «Об утверждении перечней медицинских показаний и противопоказаний для санаторно-курортного лечения»
- Вальгусная деформация коленных суставов у детей гипсование. Вальгус коленных суставов у детей и взрослых: причины, диагностика, лечение
- Дисплазия тазобедренных суставов у детей гипсование. Диагноз и диагностика
- Вальгусная деформация стопы у детей гипсование. Факторы, влияющие на развитие вальгусной деформации у ребенка
- Видео танцуем, врожденный вывих бедра
Гипсование детей с дисплазией. Уход за кожей малыша в гипсе при дисплазии тазобедренных суставов
Лечение дисплазии тазобедренных суставов в особо сложных случаях может потребовать ношения гипса. Гипс может быть назначен на довольно длительный период, повреждать его нельзя, так как от фиксации сустава в правильной позиции зависит благоприятный исход лечения.
При этом гипс может провоцировать сухость кожи или опрелости у ребенка. И главное, нужно очень аккуратно проводить ежедневные гигиенические процедуры.
Как сохранить кожу малыша здоровой во время ношения гипса при лечении дисплазии тазобедренных суставов?
Вот несколько основных правил:
- Головку, ручки и стопы нужно мыть в ванной, обернув гипс в целлофан и полотенце, чтобы не мочить его.
- Используйте мягкие средства для кожи, склонной к сухости и атопии. Например, средства серии Lipikar от La Roche-Posay
- Очень важно следить за участками тела, где края гипса соприкасаются с кожей малыша. Можно подложить в эти места мягкую ткань, чтобы не провоцировать потертости и раздражения на нежной детской коже.
- В течении дня можно снимать загрязнения маслами или молочком, а также влажными салфетками с нежной текстурой, подходящей для детской кожи.
- Все средства наносите на кожу ребенка только после мытья своих собственных рук с мылом.
- Периодически нужно проверять реакцию ножек на прикосновения. Если ножки опухнут, то нужно показать ребенка врачу.
- Днем нужно почаще менять положение ребенка, так как гипс тяжелый и может причинять ребенку неудобство. Нужно поощерять интерес ребенка к переворотам и ползанию. Это предотвратит образование пролежней. Как только мыщцы малыша будут готовы — угнаться за ним будет также сложно, как и за их ровесниками.
- Регулярно меняйте подгузник во избежание появления опрелостей, которые могут возникать при контакте со стулом и мочой.
- После каждой смены подгузника наносите на кожу восстанавливающий крем, содержащий антибактериальные компоненты.
- Когда ребенок лежит на спине, подкладывайте под стопы скрученные валиком пеленки, иначе из-за объема, который создает гипс, ножки будут свисать, и могут быть передавлены.
- Чаще гуляйте, играйте и мотивируйте на познание мира. Гипс в конце концов снимут и малыш быстро наверстает навыки.

Гипсование детей в евпатории. согласно приказа Министерства здравоохранения Российской Федерации от 7 июня 2020 г. № 321н «Об утверждении перечней медицинских показаний и противопоказаний для санаторно-курортного лечения»
Психические расстройства и расстройства поведения (класс V по МКБ-10)
Болезни нервной системы (класс VI по МКБ-10)
Болезни системы кровообращения (класс IX по МКБ-10)
Болезни органов дыхания (класс X по МКБ-10)
Болезни органов пищеварения (класс XI по МКБ-10)
Болезни кожи и подкожной клетчатки (класс XII по МКБ-10)
Болезни костно-мышечной системы и соединительной ткани (класс XIII по МКБ-10)
Болезни мочеполовой системы (класс XIV по МКБ-10) (N70 - N99.4)
Врожденные аномалии , деформации и хромосомные нарушения (класс XVII по МКБ-10) (Q65 - Q79.6)
Последствия травм, отравлений и некоторых других воздействий внешних причин (класс XIX по МКБ-10)
подробнее:
1. ЗАБОЛЕВАНИЯ НЕРВНОЙ СИСТЕМЫ
1.1. Детский церебральный паралич при нормальном интеллекте или с умеренной степенью дебильности, контактность в коллективе и доступность в обучении, без эпилептиформных припадков или при их отсутствии больше 6 месяцев.
1.2. Родовые параличи (Эрба-Дюшена, Дежерин-Клюмпке).
1.3. Астенические, неврозоподобные состояния как следствия раннего поражения центральной нервной системы, травм черепа, нейроинфекций и соматических заболеваний.
1.4. Последствия полиомиелита и полиомиелитоподобных заболеваний не ранее чем через 6 месяцев после острого периода.
1.5. Последствия инфекционного и травматического миелита при умеренно выраженных двигательных нарушениях, нарушение функции тазовых органов, наличие пролежней.
1.6. Последствия нейроинфекций (менингоэнцефалита).
1.7. Последствия оперативного удаления спинномозговых грыж, доброкачественных опухолей спинного и головного мозга.
1.8. Миелодисплазия с двигательными нарушениями (без прогрессирующего течения).
1.9. Арахноидиты после травм, инфекций центральной нервной системы без ликвородинамических нарушений.
1.10. Посттравматические поражения центральной и периферической нервной системы.
1.11. Невриты, полиневриты, плекситы, полирадикулоневриты (травматические, инфекционные) после окончания острого периода или при хроническом течении с положительной функциональной динамикой.
Вальгусная деформация коленных суставов у детей гипсование. Вальгус коленных суставов у детей и взрослых: причины, диагностика, лечение
Из этой статьи вы узнаете о вальгусной деформации коленных суставов: что это такое, особенности и причины недуга у детей и взрослых. Степени тяжести, симптомы, диагностика и лечение вальгуса.
Автор статьи:, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата обновления статьи:
- расширение с медиальной (внутренней) части сочленения;
- сужение с латеральной (наружной) части сочленения;
- растяжение и ослабление связочного аппарата колена.
- при попытке стоять прямо – колени приведены друг к другу, а стопы сильно разведены в стороны;
- формируется неуклюжая, переваливающаяся походка, колени трутся внутренней стороной во время ходьбы и бега.
Вальгусная деформация коленных суставов – искривление ног внутрь, из-за чего они принимают форму в виде буквы «Х».
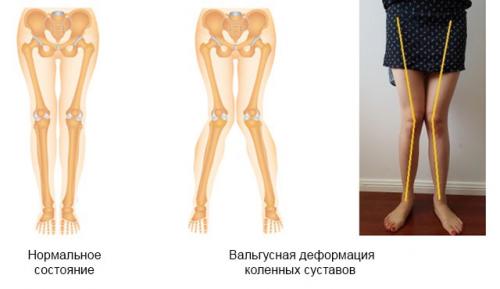
Нажмите на фото для увеличения
Подобное искривление ног (одной или двух) возникает вследствие патологических изменений в организме (разрежение, истончение костной ткани, разрушение хряща, лишний вес).
Под влиянием этих факторов колено деформируется.
В результате возникает изменение суставного пространства:
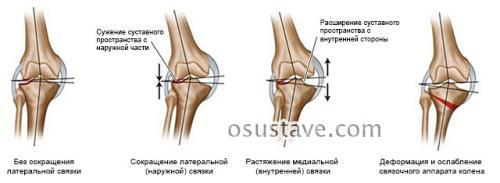
Нажмите на фото для увеличения
Таким образом, колени искривляются внутрь (по направлению друг к другу), а ноги образуют открытый угол (угол открыт наружу) в наружную сторону.
Особенности болезни:
Вальгусная деформация – редкая патология, хотя встречается чаще других аномалий строения коленного сустава (например, чаще, чем отсутствие надколенника, врожденный вывих надколенника, голени).
Она может развиваться у пациентов разных возрастных групп. Однако преимущественно в группе риска находятся:
- Дети (с рождения до 18 лет).
- Пожилые люди (после 60 лет).
В детском возрасте деформирование колен может быть физиологическим и проходит самостоятельно. Сразу после рождения у малыша появляется небольшое естественное искривление ног, которое постепенно выравнивается.
В зрелом возрасте вальгус коленей – это патология, которую необходимо лечить.
Легкие случаи болезни поддаются полной коррекции. Тяжелое течение патологии способствует:
- формированию коксартроза и гонартроза (то есть артроза тазобедренного и коленного суставов);
- искривлению позвоночного столба;
- плоскостопию и другим нарушениям.
Патологическим искривлением конечностей занимается ортопед (детский или взрослый).
Особенности патологии у детей и взрослых
| Детский возраст(с рождения до 18 лет) | Взрослые |
|---|---|
Деформация в детском возрасте может быть естественной, физиологической и патологической – зависит от особенностей опорно-двигательного аппарата у новорожденных | Для взрослых характерна патологическая деформация, которая всегда требует лечения |
С возрастом (к 5–7 годам) проходит самостоятельно, без лечения | |
Причины – патологические изменения костей и мышц, преждевременные нагрузки на неразвитый мышечно-связочный аппарат, рахит | Причины – травматизация колена (разрыв сухожилий и связок), избыточный вес |
Осложнения – разрушение тазобедренных суставов, позвоночного столба, плоскостопие, остеохондроз | Осложнения – артроз суставов нижних конечностей |
В возрасте до 5–7 лет вылечить легче | Сложнее вылечить, чаще требуется оперативное вмешательство |
Вальгус колена часто путают с варусным искривлением. Чем они различаются?
При прямом положении тела:
- При вальгусной деформации – колени сведены вместе, голени разведены наружу, лодыжки не соприкасаются, конечности по форме напоминают букву «Х».
- При варусном искривлении – лодыжки прилегают друг к другу, а колени не соприкасаются (широко расставлены), голени выгнуты наружу, по форме напоминают букву «О».
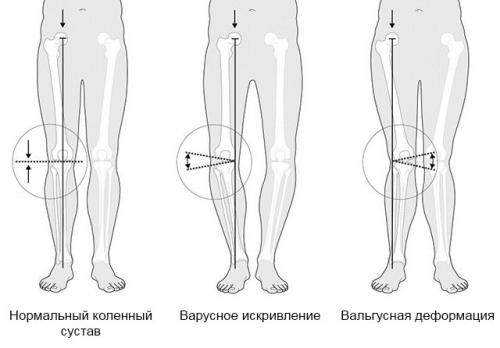
Нажмите на фото для увеличения
Причины искривления ног
Среди основных причин деформации ног у детей специалисты считают изменения в костях и хрящах (например, недостатки окостенения при формировании рахита).
К ним присоединяются постоянно действующие факторы в виде интенсивной нагрузки на недостаточно развитые мышцы при ходьбе.
Для развития патологического искривления коленных суставов у взрослых достаточно небольшого отклонения в строении коленей, а также нескольких провоцирующих факторов:
- лишнего веса;
- травмы или воспалительного заболевания колена.
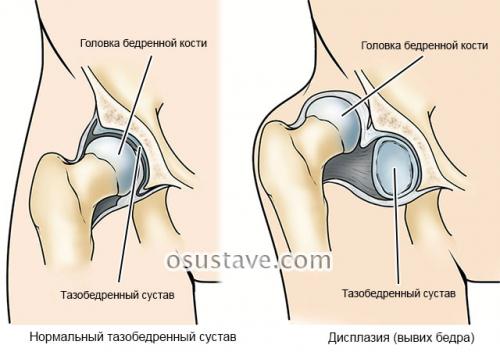
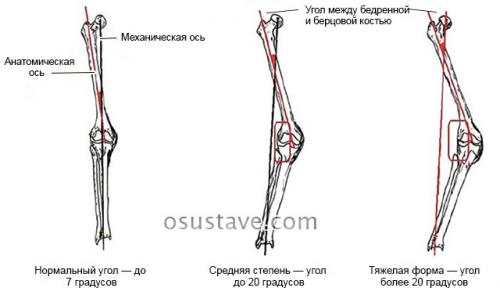
Дисплазия тазобедренных суставов у детей гипсование. Диагноз и диагностика
Такие факторы, как «наличие дисплазии суставов у родителей», «тазовое предлежание», «крупный плод», «деформация стоп», «токсикоз беременности», в особенности у девочек, должны настораживать в плане возможной врождённой патологии суставов. Риск врождённой патологии тазобедренного сустава в этих случаях возрастает десятикратно. Поэтому таких детей, даже если ортопедическая симптоматика отсутствует, относят к группе риска по врождённому вывиху бедра.
Большинство ортопедов и смежных специалистов под дисплазией в широком смысле подразумевают врождённую неполноценность сустава , которая обусловлена его недоразвитием и может привести к подвывиху или вывиху головки бедра. При вывихе бедра головка полностью теряет контакт с вертлужной впадиной, при подвывихе — только частично. Дисплазия в узком смысле, или предвывих, характеризуется нарушением развития тазобедренного сустава без смещения сочленяющих элементов сустава. Однако многие ортопеды и хирурги используют термин «дисплазия» в собирательном понятии, включая в него все аномалии — от рентгенологического едва улавливаемого недоразвития крыши сустава без смещения головки бедра до истинного вывиха.
Таким образом, классификация степеней патологии тазобедренного сустава в этих случаях должна основываться на клинико-рентгенологических показателях:
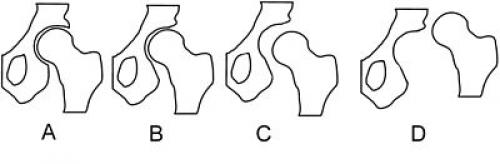
Предвывих тазобедренного сустава — клинически и рентгенологически определяемое нарушение развития сустава без смещения бедра (В). Такое состояние чаще всего наблюдается у новорождённых. Выявляется, кроме того, на так называемой здоровой стороне у подростков и взрослых при односторонних вывихах.
Подвывих головки бедра — смещение её вследствие антеверсии и вальгуса в пределах суставной впадины: а) первичный, б) остаточный (после вправления головки бедра) (C).
Врождённый вывих бедра (D): а) боковой или переднебоковой, б) надацетабулярный, в) подвздошный высокий.
Целесообразно различать понятия «нарушение развития сустава» (это собственно и есть дисплазия) и замедление развития (незрелый сустав — пограничное состояние, группа риска ). На дисплазию тазобедренного сустава указывает отягощённая наследственность, патология беременности, клинические признаки нестабильности тазобедренного сустава (то есть признаки предвывиха), или, тем более, признаки смещения головки бедренной кости по отношению к вертлужной впадине (то есть признаки подвывиха или вывиха сустава). Клинически установленный диагноз должен быть подтверждён данными УЗ исследования, а в возрасте старше 3 месяцев рентгенологическим исследованием.
Диагноз «дисплазия тазобедренного сустава» ставят прежде всего на основании клинических признаков, результатов ультразвукового исследования и рентгенодиагностики . Ультразвуковое и рентгенологическое исследование, информативные и чрезвычайно важные методы диагностики, но являются вторичными по отношению к клиническим методам. Диагноз «дисплазия тазобедренного сустава» всегда предполагает вероятность развития вывиха бедра и необходимость безотлагательного лечения.
Своевременно заподозрить или поставить диагноз должен врач ортопед при осмотре новорождённых в родильном доме. Далее больные дети и дети группы риска наблюдаются ортопедом по месту жительства. Всем больным детям и новорождённым из группы риска назначается ортопедическое лечение, которое продолжается до уточнения окончательного диагноза.
.Вальгусная деформация стопы у детей гипсование. Факторы, влияющие на развитие вальгусной деформации у ребенка
Вальгусная деформация стопы у детей бывает врожденной аномалией или приобретенной патологией. Во всех случаях – это неправильное расположение стоп по отношению друг к другу. Изменения приводят к тому, что основная нагрузка при ходьбе приходится на их внутреннюю поверхность стопы. Наличие симптомов у детей до 3 лет говорит о внутриутробных изменениях. Диагноз ставится ортопедом после тщательного обследования.

К факторам, являющимся толчком к развитию патологии, относятся:
- недостаток питания;
- неправильный рацион;
- нехватка витаминов и минералов в организме (дефицит кальция и/или витамина D), приводящая к ломкости и мягкости костной ткани;
- раннее вставание ребенка на ноги;
- неправильно подобранная обувь;
- частые ОРЗ;
- травмы голеностопного сустава;
- длительная неподвижность нижней конечности из-за нахождения в гипсе.
Если ребенок начинает рано ходить (до 1 года) или к этому его принуждают родители, во многих случаях стопа деформируется. В раннем возрасте происходит формирование связочного аппарата, который часто не бывает готов к нагрузкам.
Причины образования вальгусной стопы
Врожденные аномалии развития костно-мышечного аппарата детей — деформации, которые развиваются во внутриутробном возрасте, а проявляются после рождения. Степень искривления в случае врожденной вальгусной деформации очень выраженная. Это связано с разнообразными пороками развития отдельных элементов опорно-двигательного аппарата, аномалиями у плода генов или хромосом. Происходит нарушение расположения костей стопы и их формы внутриутробно. Деформирование стоп проявляется уже в первые месяцы после появления младенца на свет.
Примером генетического нарушения является синдром Эдвардса – аномалия определенной хромосомы, при которой встречается тяжелая степень вальгусного искривления стопы новорожденного – стопа-качалка.
К другим причинам врожденной вальгусной стопы у ребенка относится еще ряд патологий, которые диагностируются с первых недель жизни:
- в 80% случаев — дисплазия соединительной ткани с врожденным вывихом бедра;
- миодистрофии;
- детский церебральный паралич;
- полиомиелит и другие инфекции центральной нервной системы;
- нейропатии – патология периферических нервов.
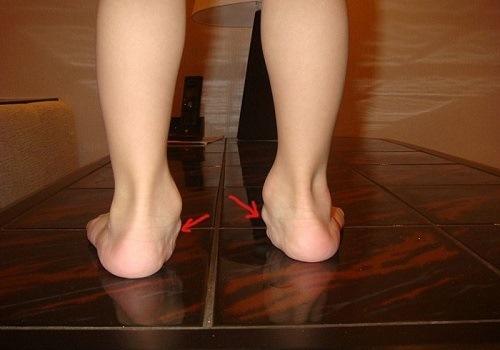
Приобретенная форма вальгуса — результат воздействия одного или нескольких факторов уже после рождения ребенка. Изначально главная причина — слабый связочный аппарат стопы, из-за чего происходит нарушение ее правильного положения. Это состояние диагностируется в первые дни после рождения ребенка. На развитие патологии могут влиять:
- недоношенность или рождение с маленькой массой тела;
- избыточный вес у ребенка;
- эндокринная патология (диабет, гипотиреоз);
- нарушения обмена веществ (остеопороз, нарушения жирового и углеводного обмена).





Написать комментарий