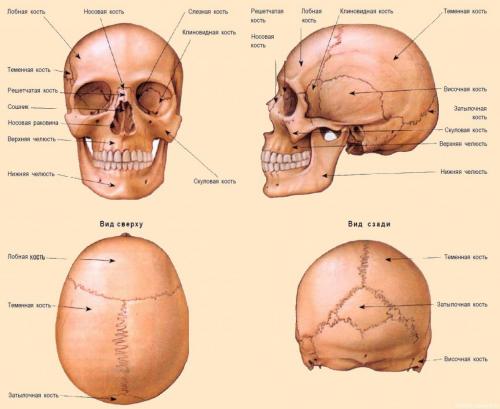
Межфаланговые проксимальные суставы. Швы, суставы и связки
- Межфаланговые проксимальные суставы. Швы, суставы и связки
- Межфаланговые суставы на латинском. Классификация суставов и их общая характеристика
- Дистальные межфаланговые суставы обычно поражаются при. Современные аспекты диагностики и лечения дегенеративных заболеваний позвоночника и суставов
- Проксимальные суставы это. Классификация суставов
- Плюснефаланговые суставы. Рентгенограмма, МРТ плюснефаланговых суставов в норме
- Пястно-фаланговые суставы по форме. Кости и соединения костей кисти
- Межфаланговый сустав кисти руки. Деформирующий артроз пальцев рук
- Дистальные и проксимальные межфаланговые суставы. Симптомы артроза кистей
Межфаланговые проксимальные суставы. Швы, суставы и связки
Суставы кисти - Ладонная связка
1.
СУСТАВЫ КИСТИ
, articulationes manus . Рис. А , Рис. Б , Рис. В .2.
Межкостные межзапястные связки
, ligg.intercarpalia interossea . Проходят внутри суставных щелей межзапястных суставов. Рис. А .3.
Сустав гороховидной кости
, articulatio ossis pisifоrmis . Сочленение между гороховидной и трехгранной костями. Рис. А .4.
Гороховидно-крючковая связка
, lig. pisohamatum . Продолжение сухожилия локтевого сгибателя запястья к крючку os hamati. Рис. Б .5.
Гороховидно-пястная связка
, lig. pisometacarpale . Продолжение сухожилия локтевого сгибателя запястья в латеральном направлении к основанию пятой пястной кости. Рис. Б .6.
Канал запястья
, canalis carpi (carpalis) . Расположен под удерживателем сгибателей между бугорками ладьевидной и большой многоугольной костей с одной стороны, os pisiforme и крючком крючковидной кости - с другой. Рис. Б .7.
Запястно-пястные суставы
, articulationes carpometocarpales . Малоподвижные сочленения между пястными костями и костями дистального ряда запястья. Рис. А .8.
Тыльные запястно-пястные связки
, ligg. carpometocarpalia dorsalia . Находятся между пястными костями и дистальным рядом костей запястья. Рис. В .9.
Ладонные запястно-пястные связки
, ligg. carpometacarpalia palmaria . Расположены на ладонной поверхности кисти между костями дистального ряда запястья и пястными костями. Рис. Б .10.
Запястно-пястный сустав большого пальца кисти
, аrticulatio carpometacarpalis pollicis . Седловидной формы сустав между первой пястной костью и костью-трапецией. Рис. А , Рис. Б .11.
Межпястные суставы
, articulationes intermetacarpales . Сочленения между основаниями пястных костей. Рис. А .12.
Тыльные пястные связки
, ligg.metacarpalia dorsalia . Соединительнотканные тяжи между проксимальными концами пястных костей, расположенные на разгибательной стороне кисти. Рис. В .13.
Ладонные пястные связки
, ligg. metacarpalia palmaria . Соединяют основания пястных костей на ладонной поверхности кисти. Рис. Б .14.
Межкостные пястные связки
, ligg. metacarpalia interossea . Короткие внутрисуставные связки, соединяющие основания пястных костей. Расположены между тыльными и ладонными пястными связками. Рис. А .15.
Межкостные промежутки пястья
, spatia interossea metacarpi . Рис. А , Рис. В .16.
Пястно-фаланговые суставы
, articulationes metacarpophalangeales . Сочленения между головками пястных костей и основаниями проксимальных фаланг. Рис. Б .17.
Коллатеральные связки
, ligg. collateralia . Входят в состав капсулы пястно-фалангового сустава. Во время разгибания пальцев расслабляются, при сжимании руки в кулак - натягиваются. Рис. Б .18.
Ладонные связки
, ligg. palmaria Расположены в промежутке между коллатеральными связками с ладонной поверхности суставов. Участвуют в образовании дна желобка для сухожилий сгибателей пальцев,с фиброзными влагалищами которых они соединяются только по краям этого углубления. Рис. Б .19.
Глубокая поперечная пястная связка
, lig. metacarpale transversum profundum . Поперечные фиброзные пучки на ладонной поверхности головок пястных костей, расположенные вблизи суставов и соединяющие между собой ладонные связки второго - пятого пястно-фаланговых суставов. Рис. Б .20.
Межфаланговые суставы
, articulationes interphalangeales . Средний и дистальный суставы, между фалангами пальцев. Рис. Б .21.
Коллатеральные связки
, ligg. collateralia . Входят в состав капсулы межфалангового сустава. Рис. Б .22.
Ладонная связка
, ligg. palmaria . Расположена с ладонной поверхности межфаланговых суставов и участвует в формировании дна желобка для сухожилий мышц. Рис. Б .Межфаланговые суставы на латинском. Классификация суставов и их общая характеристика
Классификацию суставов можно проводить по следующим принципам :
1) по числу суставных поверхностей,
2) по форме суставных поверхностей и
3) по функции.
По числу суставных поверхностей различают:
1. Простой сустав (art. simplex) , имеющий только 2 суставные поверхности, например межфаланговые суставы.
2. Сложный сустав (art. composite) , имеющий более двух сочленовных поверхностей, например локтевой сустав. Сложный сустав состоит из нескольких простых сочленений, в которых движения могут совершаться отдельно. Наличие в сложном суставе нескольких сочленений обусловливает общность их связок.
3. Комплексный сустав (art. complexa) , содержащий внутрисуставной хрящ, который разделяет сустав на две камеры (двухкамерный сустав). Деление на камеры происходит или полностью, если внутрисуставной хрящ имеет форму диска (например, в височно-нижнечелюстном суставе), или неполностью, если хрящ приобретает форму полулунного мениска (например, в коленном суставе).
4. Комбинированный сустав представляет комбинацию нескольких изолированных друг от друга суставов, расположенных отдельно друг от друга, но функционирующих вместе. Таковы, например, оба височно-нижнечелюстных сустава, проксимальный и дистальный лучелоктевые суставы и др.
Так как комбинированный сустав представляет функциональное сочетание двух или более анатомически отдельных сочленений, то этим он отличается от сложного и комплексного суставов, каждый из которых, будучи анатомически единым, слагается из функционально различных соединений.
Дистальные межфаланговые суставы обычно поражаются при. Современные аспекты диагностики и лечения дегенеративных заболеваний позвоночника и суставов
Н.А. Шостак, А.А. Клименко
Кафедра факультетской терапии им. академика А.И. Нестерова, Москва
ГОУ ВПО РГМУ Росздрава, Москва Реферат
Остеоартроз (ОА) – хроническое прогрессирующее заболевание суставов, характеризующееся первичной дегенерацией суставного хряща с последующим изменением субхондральной кости и развитием краевых остеофитов и сопровождающееся реактивным синовитом. Обсуждаются этиология и патогенез ОА. Рассматриваются клиническая картина и принципы диагностики ОА, в первую очередь спондилоартроза. Представлены современные подходы к лечению ОА. Обосновывается целесообразность применения при ОА препаратов хондроитина сульфата, в частности мази Хондроксид. В клинических исследованиях доказана ее эффективность при синдроме нейродистрофической люмбоишиалгии, обусловленном поясничным спондилоартрозом, а также при ОА I–II стадии периферических суставов. Указывается на целесообразность комбинирования препаратов хондроитина сульфата с нестероидными противовоспалительными средствами.
Остеоартроз (ОА) – хроническое прогрессирующее заболевание суставов, характеризующееся первичной дегенерацией суставного хряща с последующим изменением субхондральной кости и развитием краевых остеофитов и сопровождающееся реактивным синовитом.
ОА – самое распространенное заболевание суставов, поражающее как мужчин, так и женщин. Чаще оно развивается у мужчин в возрасте до 45 лет и женщин в возрасте старше 55 лет . Распространенность ОА одинакова у лиц обоего пола старше 70 лет, и в этом возрасте заболевание встречается практически у каждого. Риск утраты трудоспособности в связи с ОА так же велик, как при сердечно-сосудистой патологии, и выше, чем при любых других заболеваниях у лиц пожилого возраста. В недавнем отчете ВОЗ о социальных последствиях заболеваний указывается, что ОА коленных суставов выходит на 4-е место среди причин нетрудоспособности у женщин и на 8-е – у мужчин .
Этиология и патогенез ОА
В развитии ОА существенную роль играют общие конституциональные (старение, пол, ожирение, наследственность, репродуктивные особенности) и неблагоприятные механические (травмы, профессиональные и бытовые вредности, осанка) факторы . Высокая распространенность ОА обусловлена генетическими факторами, что подтверждается высоким индексом наследования заболевания (0,39–0,65 среди близнецов) независимо от предрасполагающих факторов внешней среды или демографических особенностей .
Различают первичный и вторичный ОА . Первичный (идиопатический) ОА развивается в периферических суставах, наиболее часто в дистальных и проксимальных межфаланговых суставах кистей (с образованием узелков Гебердена и Бушара), первом запястно-пястном, первом плюснефаланговом, тазобедренном и коленном суставах, межпозвоночных дисках и суставах позвоночника, особенно шейного и поясничного отделов.
В зависимости от распространенности процесса выделяют 2 формы первичного ОА:
- локальная форма характеризуется поражением одного или двух суставов (ОА суставов кистей, стоп; коленного, тазобедренного суставов; спондилоартроз);
- для генерализованной формы характерно поражение 3 и более суставов или группы суставов (проксимальные межфаланговые суставы оценивают как одну группу, а дистальные межфаланговые суставы – как другую).
Вторичный ОА развивается в результате травмы, врожденной дисплазии опорно-двигательного аппарата, эндокринных заболеваний (акромегалия, гиперпаратиреоз), метаболических нарушений (охроноз, гемохроматоз, подагра) и другой костно-суставной патологии (ревматоидный артрит, инфекционные артриты, асептические некрозы костей).
Ведущими патогенетическими факторами при ОА являются дегенерация и деструкция суставного хряща, развивающиеся вследствие несоответствия между механической нагрузкой на суставную поверхность хряща и его способностью выдерживать эту нагрузку . Изменение суставного хряща может быть обусловлено как врожденными и приобретенными внутренними факторами, так и воздействием окружающей среды. Наиболее выраженные патоморфологические изменения при артрозе происходят в хрящевом матриксе. Они приводят к развитию прогрессирующей эрозии хряща и разрушению коллагеновых волокон II типа, а также к деградации протеогликановых макромолекул. В основе нарушения метаболизма хряща лежат количественные и качественные изменения протеогликанов – белковополисахаридных комплексов, обеспечивающих стабильность структуры коллагеновой сети, которая служит основой хрящевого матрикса. Повреждение хряща при артрозе является результатом повышенного синтеза и высвобождения из хондроцитов коллагеназы и стромелизина (металлопротеаз), разрушающих протеогликаны и коллагеновую сеть. Увеличение в пораженном хряще синтеза коллагеназы и стромелизина, которое может быть генетически обусловленным и находится под контролем цитокинов, высвобождаемых из синовиальной мембраны, ведет к дальнейшей деградации матрикса хряща.
Проксимальные суставы это. Классификация суставов
Суставы или сочленения / суставные поверхности — это соединения между костями в теле, которые связывают скелетную систему в функциональное целое. Они сконструированы с учетом различных степеней и типов движения и классифицируются как по конструктивным особенностям, так и по функциональному назначению. Некоторые суставы, такие как колено, локоть и плечо, являются самосмазывающимися, т.е. двигаются почти без трения, и способны выдерживать большие нагрузки, при этом позволяя выполнять плавные и точные движения. Другие суставы, такие как швы между костями черепа, допускают очень незначительные движения (во время родов), что позволяет защитить мозг и расположенные в черепной коробке органы чувств. Соединение между зубом и челюстной костью также называется суставом, известным как гомфоз.
Наука о строении, функциях и дисфункциях суставов называется артрологией.
Суставы обычно делятся на две категории: синартродиальные суставы или синартрозы (отсутствуют или очень незначительные движения) и диартродиальные суставы или диартрозы, называемые также синовиальными суставами (большая амплитуда движений).
Синартродиальные суставы
- Синдесмоз (кости соединены посредством соединительной ткани).
- Синхондроз (посредством хрящевой ткани).
Диартродиальные суставы
- Одноостный.
- Двухостный.
- Трехостный.
Фиброзные суставы
В случае фиброзных суставов (синартрозы) кости соединяются посредством фиброзной ткани, а именно посредством плотной волокнистой соединительной ткани, полость сустава отсутствует. Объем допустимых движений зависит от длины соединительнотканных волокон, соединяющих кости. Хотя некоторые из них слегка подвижны, большинство фиброзных суставов неподвижны.
Существует три типа фиброзных суставов — это швы, синдесмозы и гомфозы.
Плюснефаланговые суставы. Рентгенограмма, МРТ плюснефаланговых суставов в норме
Пястно-фаланговые суставы по форме. Кости и соединения костей кисти
Скелет кисти составляют кости запястья , кости пясти и кости пальцев ( фаланги ). Запястье состоит из восьми коротких губчатых костей , расположенных в два ряда, по четыре в каждом ряду:
- .
Нижние концы лучевой и локтевой костей соединяются с костями запястья, образуя сложный лучезапястный сустав , в котором возможно вращение по двум осям (сагиттальной отведение / приведение и фронтальной - сгибание / разгибание).
Кости нижнего ряда соединяются вверху с костями верхнего ряда, внизу — с костями пястья, а также между собой, образуя малоподвижные суставы .
Следующий ряд костей кисти образуют пястные кости. Костей пять, по числу пальцев . Основания их соединяются запястными костями. Фаланги пальцев так же, как и пястные кости, являются короткими трубчатыми костями. В каждом пальце имеется по три фаланги: основная (проксимальная), средняя и концевая или ногтевая (дистальная). Исключение составляет большой палец , который образован только двумя фалангами — основной и ногтевой. Между пястной костью и фалангами каждого пальца образуются подвижные сочленения.

Проксимальный ряд составляют следующие кости, если идти со стороны большого пальца в сторону пятого пальца: ладьевидная, полулунная, трёхгранная и гороховидная.
Дистальный ряд составляют также четыре кости: многоугольная, трапециевидная, головчатая и крючковидная, которая своим крючком обращена к ладонной стороне кисти.
Проксимальный ряд костей запястья образует выпуклую в сторону лучевой кости суставную поверхность. Дистальный ряд соединяется с проксимальным при помощи сустава неправильной формы.
Кости запястья лежат в разных плоскостях и образуют жёлоб (борозду запястья) на ладонной поверхности и выпуклость на тыльной. В борозде запястья проходят сухожилия мышц-сгибателей пальцев . Её внутренний край ограничен гороховидной костью и крючком крючковидной кости, которые легко прощупываются; наружный край составлен двумя костями — ладьевидной и трапецией.
Пясть состоит из пяти трубчатых пястных костей. Пястная кость первого пальца короче остальных, но отличается своей массивностью. Наиболее длинной является вторая пястная кость. Следующие кости по направлению к локтевому краю кисти уменьшаются в длине. Каждая пястная кость имеет основание, тело и головку.
Основания пястных костей сочленяются с костями запястья. Основания первой и пятой пястных костей имеют суставные поверхности седловидной формы, а остальные — плоские суставные поверхности. Головки пястных костей имеют полушаровидную суставную поверхность и сочленяются с проксимальными фалангами пальцев.
Каждый палец состоит из трёх фаланг: проксимальной, средней и дистальной. Исключение составляет первый палец, имеющий только две фаланги — проксимальную и дистальную. Проксимальные фаланги являются наиболее длинными, дистальные — наиболее короткими. Каждая фаланга имеет среднюю часть — тело и два конца — проксимальный и дистальный. На проксимальном конце находится основание фаланги, а на дистальном — головка фаланги. На каждом конце фаланги имеются суставные поверхности для сочленения с соседними костями.
Кроме указанных костей кисть имеет ещё сесамовидные кости , которые расположены в толще сухожилий между пястной костью большого пальца и его проксимальной фалангой. Встречаются также непостоянные сесамовидные кости между пястной костью и проксимальной фалангой второго и пятого пальцев. Сесамовидные кости расположены обычно на ладонной поверхности, но изредка встречаются и на тыльной поверхности. К сесамовидным костям относят и гороховидную кость. Все сесамовидные кости, равно как и все отростки костей, увеличивают плечо силы тех мышц, которые к ним прикрепляются.
Межфаланговый сустав кисти руки. Деформирующий артроз пальцев рук
Пястно-фаланговые и межфаланговые суставы человека испытывают постоянную нагрузку, ведь для нормального качества жизни ему приходится совершать движения мелкой моторики ежеминутно - от простых хватательных (взять яблоко, открыть дверь, удержать столовый прибор) до очень мелких и сложных (они определяют почерк человека, его способность к шитью и вязанию, игре на инструментах, и многое другое). Чем интенсивнее нагружаются пальцы, тем большему износу подвергается хрящевая ткань, которая покрывает головки фаланговых костей, образуя суставную поверхность. Эта хрящевая прослойка, омываемая синовиальной жидкостью, позволяет костям не тереться друг о друга при движении, а как бы скользить, а также играет роль естественного амортизатора (например, при ударных движениях, без которых невозможно набирать текст на клавиатуре).
По различным причинам, которые мы рассмотрим ниже, межфаланговые хрящи подвергаются износу. Чаще всего процесс происходит следующим образом:
Пористая хрящевая ткань испытывает нагрузку, при которой суставная смазка как бы “выдавливается” из нее, обеспечивая хорошую подвижность сустава. В норме после этого происходит восстановление - хрящ снова напитывается влагой в спокойном состоянии. Но если нагрузка чрезмерна или питание хряща нарушено, он начинает пересыхать и растрескиваться. Это приводит к снижению его эластичности и функциональности.
Неспособная сопротивляться трению, пересушенная хрящевая ткань начинает постепенно изнашиваться и истончаться, обнажая головки костей. Поскольку суставная поверхность не справляется с поставленной задачей в полной мере, нагрузку, предусмотренную для хряща, начинают испытывать кости, мышцы и связки - практически весь ортопедический аппарат пальца или даже целой кисти. Чтобы увеличить площадь суставной поверхности и не дать ей стираться и дальше, организм начинает “достраивать” на пораженном участке остеофиты - костные наросты, которые могут иметь скругленную и даже шипообразную форму. В народе этот процесс также называют “отложением солей”, что не вполне корректно, т.к. речь идет о разрастании костной ткани.
Появление остеофитов приводит к снижению подвижности - пальцы хуже гнутся, а справляться с обычными ежедневными обязанностями так же ловко, как раньше, уже не выходит. При этом костная ткань не имеет собственного механизма защиты от трения, а потому остеофиты периодически откалываются и повреждают прилегающие ткани, вызывая боль и воспаление. Кроме того, при этом образуются микроскопические трещины, которые снижают прочность кости и делают ее хрупкой - поэтому при артрозе и остеоартрозе нередки переломы пальцев даже от не слишком сильных ударов. Когда остеофит, компенсирующий недостаточную функцию сустава, отламывается, на его месте вырастает другой - со временем процесс только усугубляется вместе с дисфункцией хряща.
Сильный износ суставных поверхностей, изменение формы костей приводят к перестройке всей кисти, хроническом воспалению и болям. Кисть деформируется вплоть до полной неспособности даже обхватить пальцами кружку.
Дистальные и проксимальные межфаланговые суставы. Симптомы артроза кистей
Начинается незаметно, протекает в течение длительного времени с постоянно нарастающей симптоматикой. Чаще всего симметрично поражаются дистальные (конечные, наиболее отдаленные от ладони) межфаланговые суставчики (ДМФС), реже – проксимальные (расположенные ближе к ладони) межфаланговые (ПМФС) и запястно-пястный сустав 1 пальца (1 ЗППС). Совсем редко поражаются пястно-фаланговые суставные сочленения (ПФС). Симметричность поражения отсутствует только в том случае, когда причиной развития артроза суставов кистей явилась травма (посттравматический артрит).
Первые признаки
Они незначительны – это небольшая болезненность в руках, особенно, после значительных нагрузок и легкая скованность по утрам. Такие симптомы могут беспокоить в течение длительного времени, нарастая медленно и незаметно.
Важно знать: именно на этой стадии лечение будет наиболее эффективно.
Явные симптомы
Постепенно боли после физических нагрузок нарастают, держатся длительно. Появляются ночные боли, нарушается сон. Утром все сложнее восстанавливать нормальную двигательную активность – ладони все труднее сгибать. Иногда в месте поражения боль нарастает, возникают небольшое покраснение и отечность – признаки асептического воспаления в суставной синовиальной оболочке.
Боли становятся постоянными, появляется суставной хруст, снижается функция руки. Появляются ограничения подвижности кисти, вызванное разрастанием неэластичной соединительной ткани (контрактуры). Становится трудно выполнять обычные профессиональные действия, работу по дому, а также ухаживать за собой. В это время у некоторых пациентов появляются необходимость в смене работы.
Постепенно в области пораженных суставчиков появляются костные наросты, деформирующие кисть. Особенно выражены такие наросты в межфаланговых суставчиках при артрозе пальцев кисти рук. В области дистальных межфаланговых сочленений это узелки Гебердена, проксимальных – Бушара. Нарушения подвижности стойкие, постоянные.
Опасные симптомы
Не все обращают внимание на такие «мелочи», как легкие боли в руках, тем более, что на ранних стадиях они быстро проходят. Поэтому, чтобы как можно раньше обращаться к специалисту, стоит обратить внимание на следующие симптомы:
- боли после физической нагрузки могут беспокоить весь день и даже ночью;
- утром ладонь сгибается и разгибается с трудом;
- иногда мелкие суставчики руки и пальцев воспаляются – усиливаются боли, появляются покраснения и отек, ухудшается общее состояние; все это через некоторое время проходит без лечения;
- вы больше не можете качественно выполнять мелкую работу руками и даже не всегда можете удерживать предметы.
Появление таких симптомов говорит о том, что у вас пока есть время, руки еще не полностью утратили свою функцию. Но тянуть не стоит: инвалидность не за горами. Помочь сможет только опытный квалифицированный специалист.





Написать комментарий