Шелушение кожи. Лечебные маски от шелушения кожи головы.
- Шелушение кожи. Лечебные маски от шелушения кожи головы.
- Шелушение кожи на ногах. Основные внешние причины
- Шелушение кожи на руках. Причины
- Витамин А
- Шелушение кожи тела. Почему шелушится кожа на теле?
- Ихтиоз
- Дерматит. Симптомы дерматита, причины и лечение у взрослых
- Шелушение кожи на локтях. Лечение и рекомендации
- Шелушение кожи на голове. Почему шелушится кожа на голове?
- Шелушение кожи ног
- Псориаз: виды, лечение, советы врача
Шелушение кожи. Лечебные маски от шелушения кожи головы.
Оливково - лимонная маска.
Действие.
Увлажняет кожу головы, борется с перхотью, очищает.
Ингредиенты.
Оливковое масло - 2 ст. л.
Лимонный сок - 1 ст. л.
Применение.
Масло немного подогреть на водяной бане, ввести сок лимона. Готовый состав втереть в кожу головы, утеплить голову полиэтиленовым пакетом и полотенцем. Спустя двадцать минут маску смыть теплой водой с применением лечебного шампуня с нейтральным pH. Маска при повышенной сухости кожи головы для профилактики шелушения.
Маска при повышенной сухости кожи головы для профилактики шелушения.
Действие.
Увлажняет, питает, оздоравливает волосы, укрепляет их.
Ингредиенты.
Льняное масло - 1 ст. л.
Оливковое масло - 1 ст. л.
Применение.
Масла соединить и подогреть на водяной бане. Втереть готовый состав в кожу головы массажными движениями, сверху надеть душевую шапочку и утеплит полотенцем. Через полчаса смыть маску теплой водой с применением шампуня с нейтральным pH.
Луковая маска против шелушения кожи головы.
Действие.
Оказывает антисептическое действие, укрепляет волосяные фолликулы, очищает.
Ингредиенты.
Лук - 2 головки.
Применение.
Измельчить луковицы, отжать сок через марлю. Готовый сок втирать в кожу головы. Сверху надеть шапочку для душа и утеплить голову полотенцем. Через час - полтора маску смыть с применением нейтрального шампуня. Чтобы нейтрализовать запах лука рекомендуется после процедуры ополоснуть волосы отваром коры дуба (для темных волос) или отваром ромашки (для светлых волос. На литр кипятка брать 2 ст. л сырья, проварить на медленном огне пятнадцать минут, после чего настоять. Когда отвар остынет, процедить и использовать по назначению.
Овсяная маска против шелушения кожи.
Действие.
Смягчает, увлажняет, питает, мягко очищает кожу.
Ингредиенты.
Травяной отвар (крапива, ромашка, шалфей или подорожник) - 6 ст. л.
Овсяные хлопья - 2 ст. л.
Любая лекарственная трава (крапива, ромашка, шалфей или подорожник) - 2 ст. л.
Кипяток - 1 л.
Применение.
Вначале необходимо приготовить отвар. Заварить кипятком траву, поставить на медленный огонь. Через пятнадцать минут отвар снять, остудить и процедить. Далее овсяные хлопья залить полученным отваром и оставить на несколько минут, чтобы разбухли. Полученную кашицу вмассировать в кожу и корни волос, надеть шапочку для душа и укутать полотенцем. Смыть состав через два часа теплой водой с использованием нейтрального шампуня.
Для интенсивного увлажнения кожи головы и борьбы с сухостью и шелушением добавляйте немного эфирного масла чайного дерева в свои средства по уходу за волосами (на разовое применение достаточно 2-3 капель.
Шелушение кожи на ногах. Основные внешние причины
Среди внешних факторов, способствующих появлению данной проблемы эксперты выделяют следующие:
- Аллергия;
- Стрессы и переутомление;
- Внешняя агрессивная среда (бассейн, экология, ультрафиолет и др.);
- Возрастные и гормональные изменения и др.
И если Вы обратитесь к дерматологу с вопросом: почему моя кожа на ногах сухая и шелушится, с вероятностью 99,9% устранение проблемы будет связано с медикаментозным лечением внешних причин.

Важно регулярно осуществлять комплексный уход за ногами
Аллергическая реакция может быть вызвана пищевыми продуктами. Сладости, цитрусовые и молоко вызывают порой яркие высыпания и зуд.
Аллергическая реакция может быть вызвана пищевыми продуктами
В век всемирной занятости, гонки без права на ошибку и остановку, где модное понятие «стрессоустойчивость» стало решающей компетенцией для каждой категории работников, когда времени на сон остается все меньше и меньше, организм человека отвечает неприятной взаимностью. Вот почему кожа на ногах сухая и шелушится.
Экологическая среда техногенной цивилизации, выбросы углеводородов в атмосферу, загрязненная вода также отражаются на защитном кожном слое. Даже поход в бассейн может вызвать нестандартную реакцию организма.
Химикаты для чистки и дезинфекции воды, уничтожая микроорганизмы, могут причинить вред и телу человека. Чаще для этих целей используют озонирование воды, а также реагенты, содержащие хлор или бром.
Осторожно! Хлор – это ядовитый газ. Впервые он был использован как оружие массового поражения в 1915 года во время Первой Мировой войны в битве на Ипре, когда погибло от отравления около 6 тысяч человек.
Есть мнение, что бром добавляют заключенным, пациентам психиатрических лечебниц и военнослужащим для снижения агрессивности. Однако не следует забывать, что это тоже яд. Утечка брома, произошедшая на День знаний 2011 года в Челябинске при пожаре емкостей с бромом на железнодорожной станции, когда по официальным данным более 300 человек обратилось за медицинской помощью.

Любительницы шоколадного загара также находятся в группе риска. Почему? Потому что кожа на ногах сухая, и шелушится, и преждевременно стареет от избытка ультрафиолета. Неслучайно наши прародительницы прятались от солнца под кружевные зонтики и широкополые шляпки, а выставить напоказ ножки считалось верхом неприличия.
К сожалению или к счастью, с какой стороны посмотреть, человек, как и любое природное производное, рождается, зреет, стареет и умирает. С возрастом — как мы знаем из рекламных роликов – замедляются все обменные процессы , в том числе и выработка коллагена и гиалуроновой кислоты, необходимых для красивой старости без морщин и пластических операций.
Испокон веков люди искали волшебные средства, чтобы оставаться красивыми и молодыми, прыгали в котел с молоком, искали «молодильные яблочки». И хочется верить, что однажды ученые создадут такой чудо-йогурт, чтоб обходиться без скальпеля и натянутой кожи. Почему нет? Кому хочется иметь сухую кожу на ногах. Пусть она будет сияющей и не шелушится.
Шелушение кожи на руках. Причины
Ладони и пальцы рук покрыты очень тонкой кожей, в которой практически нет сальных желез. Кроме того, в эпидермальном слое находится очень мало жидкости. Эти факторы приводят к тому, что при любом негативном воздействии кожа на руках пересыхает и начинает шелушиться.
В большинстве случаев причины, вызывающие зуд, сухость и шелушение, являются довольно банальными. После их устранения руки снова выглядят здоровыми и ухоженными. К ним относятся:
- частое использование мыла с антибактериальными или дезодорирующими компонентами;
- вытирание рук слишком жестким полотенцем, царапающим кожу;
- применение средств бытовой химии без защитных перчаток;
- неправильный подбор косметики для ухода;
- механические повреждения — царапины, ссадины, ранки;
- длительное нахождение пальцев и ладоней в воде, чаще всего связанное с профессиональной деятельностью.
Кроме того, шелушиться кожа на руках может под воздействием атмосферных факторов — мороза, ветра, солнечных лучей. На частую смену температурного режима эпидермис тоже может отреагировать сухостью и появлением трещин.
Все вышеперечисленные причины относятся к легкоустранимым, но существуют факторы, избавиться от которых сложнее. В их число входят:
- генетическая предрасположенность, передающаяся по наследству;
- гормональные сбои в организме (в подростковом возрасте, при беременности, во время климакса);
- нарушение обмена веществ;
- недостаток витаминов или других нутриентов;
- длительный прием медикаментов, в особенности антибиотиков и кортикостероидов;
- неправильный режим питания и рацион.
Одной из причин пересыхания и шелушения кожи на руках или ногах является курение и другие вредные привычки.
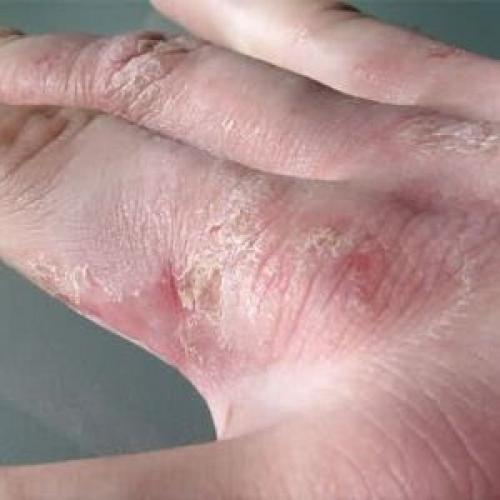 Кожные покровы могут пересыхать, шелушиться и трескаться при многих заболеваниях, среди которых чаще всего встречаются такие:
Кожные покровы могут пересыхать, шелушиться и трескаться при многих заболеваниях, среди которых чаще всего встречаются такие:
- Ихтиоз — генетическая патология, при которой кожа на туловище и руках утолщается, покрываясь мелкими чешуйками, напоминающими рыбью чешую.
- Псориаз — аутоиммунная патология, когда на туловище, ступнях и ладонях появляются ярко-розовые пятна, покрытые чешуйками.
- Атопический дерматит — аллергическое заболевание, одним из симптомов которого является шелушение кожи.
- Дисгидроз — между пальцами на руках или ногах образуются небольшие везикулы с жидкостью. Они лопаются, вызывая сильный зуд и появление чешуек.
- Скарлатина — инфекционное заболевание, при котором на 5—6 сутки начинается шелушение кожи на ладонях и пальцах рук и происходит отторжение больших участков эпидермиса.
- Экзема — мокнущие очаги поражения, образующиеся на теле, шее, руках и ногах, со временем высыхают и шелушатся.

- Чесотка. Возбудитель этой болезни — чесоточный клещ — локализуется в межпальцевой зоне на руках, в результате образуются выпуклые узелки, которые зудят и шелушатся.
- Сифилис. Вторичный признак заболевания — покраснения на ладонях, сухость и появление чешуек.
Витамин А
А витамин необходим для нормальной жизнедеятельности организма. Очень важно, чтобы человек не испытывал дефицита ретинола, в противном случае это может нарушить работу систем организма и привести к серьезным последствиям. Вместе с тем вреден и избыток его, поэтому активно восполнять содержание ретинола необходимо только после консультации врача и по назначению последнего.

Функции витамина и его роль в организме
А витамин выполняет множество функций в организме человека. Так, врачи указывают на следующие функции витамина А:

- Антиоксидантная и антигипоксантная. Это подразумевает, что ретинол выполняет защитную функцию организма, ограждая его от негативного влияния неблагоприятных факторов, как внешних, так и внутренних.
- Нормализация обменных процессов. Если имеются какие-либо нарушения, ретинол способствует их устранению.
- Повышение иммунитета. Ретинол укрепляет организм, делает его менее восприимчивым к вирусам и бактериям.
- Формирование костной системы. Крепкие кости и здоровые зубы — заслуга не только кальция, но и ретинола.
- Улучшение зрения. Ретинол часто называют витамином для глаз, ведь он повышает остроту зрения, предупреждает развитие «куриной слепоты». Он увлажняет глаза, защищает роговицу от пересыхания и травм.
- Дерматопротекторное действие. Ретинол меняет строение и текстуру волос, способствует их росту и блеску, укрепляет ногти, решает многие дерматологические проблемы, например, акне, комедоны, прыщи, а также морщины, дряблость кожи, плохой тургор.
- Адаптационно-трофическое действие. Ретинол укрепляет нервную систему, способствует улучшению сна, делает человека более стрессоустойчивым, питает ткани.
- Восстановительное действие. Ретинол улучшает регенерацию тканей, поэтому активно применяется при лечении ожогов.
- Омолаживающее действие. Ретинол способствует омоложению организма, препятствует преждевременному старению.
Шелушение кожи тела. Почему шелушится кожа на теле?
Одной из распространенных причин шелушения кожи на теле являются неподходящие моющие средства, которые мы используем для душа и ванной. При подборе банных принадлежностей нужно учитывать обязательно свой возраст и тип кожи.
Воздействие тепла, холода, ветра и, особенно, воды всегда будет отражаться на состоянии кожи. Она будет шелушиться, если нарушается гидролипидная защита кожного покрова. Также на появление шелушения могут влиять такие факторы:
- Недостаточное потребление воды;
- Нарушение гормонального фона;
- Недостаток витаминов и минералов;
- Стрессовые состояния;
- Нарушение обмена веществ;
- Слишком частое использование агрессивных средств для кожи (скрабов);
- Наследственность или генетические заболевания (ихтиоз);
- Частое использование мыла,
- Аллергические реакции на стиральные средства,
- Слишком частые водные процедуры,
- Последствия приема лекарственных средств.
У мужчин шелушения на теле могут быть связаны с нарушением питания, злоупотреблением алкогольными напитками и никотином.
Если шелушение на коже связано с сильным зудом или покраснениями, это могут быть проявления псориаза, экземы, атопического дерматита, грибковых инфекций или розового лишая. В таких случаях консультация дерматолога обязательна.
Ихтиоз
Ихтиозы — это группа наследственных заболеваний кожи , которая характеризуется нарушениями ороговения. Этимология греч. «ихтис» — «рыба». Различают несколько клинических форм, обусловленных различными группами мутантных генов, биохимический дефект которых окончательно не расшифрован. Придают большое значение недостаточности витамина А, эндокринопатиям (гипофункции щитовидной железы, половых желез). Синонимы: кератома диффузная . Патологический процесс — гиперкератоз — приводит к появлению на коже чешуек, напоминающих рыбью чешую. Ороговение выражено в различной степени — от едва заметной шероховатости кожи, до тяжелейших изменений эпидермиса, порой несовместимых с жизнью. Существует много форм ихтиоза и целый ряд редких синдромов, включающих ихтиоз как один из симптомов. Дерматологи различают, по крайней мере, двадцать восемь различных форм заболевания.- Обыкновенный ихтиоз
- Х-сцепленный ихтиоз
- Ламеллярный ихтиоз
- Ихтиозиформная эритродермия буллезная (Брока)
- Болезнь Дарье
Все формы ихтиоза обостряются зимой под влиянием холодного сухого воздуха. Летом, в теплую влажную погоду, отмечается улучшение. В тропическом климате заболевание может протекать бессимптомно, но при переезде на север оно обязательно проявится или обострится. Для постановки диагноза достаточно клинической картины.
В основе многих форм ихтиоза лежат мутации либо нарушения экспрессии генов, кодирующих различные формы кератина . При ламеллярном ихтиозе наблюдается недостаточность трансглутаминазы кератиноцитов и пролиферативный гиперкератоз (гиперплазия базального слоя эпидермиса , ускоренное продвижение кератиноцитов от базального слоя к поверхности кожи). Для Х-сцепленного и обыкновенного ихтиоза характерен ретенционный гиперкератоз (упрочение связей между клетками и задержка отторжения роговых чешуек) и увеличение потерь воды через кожу. При Х-сцепленном ихтиозе наблюдается недостаточность стеролсульфатазы . При эпидермолитическом ихтиозе нарушение дифференцировки кератиноцитов и продукция дефектного кератина приводят к вакуолизации верхних слоев эпидермиса, образованию пузырей и утолщению рогового слоя (это — акантокератолитический гиперкератоз).
- Увлажнение рогового слоя эпидермиса. Мягкость рогового слоя эпидермиса зависит от содержания в нём воды. Для увлажнения кожи принимают ванны, после чего смазывают кожу вазелином . Задержанию воды в роговом слое способствуют также кремы с мочевиной.
- Применением кератолитических средств. Эффективны препараты, содержащие пропиленгликоль , борный вазелин и молочную кислоту ; их применяют без окклюзионных повязок. Хорошо помогает препарат, содержащий салициловую кислоту (6 %), пропиленгликоль (60 %) и этанол (20 %), который используют с окклюзионной повязкой. Молочная и гликолевая кислоты уменьшают шелушение. Эффективны препараты, содержащие мочевину (2—20 %), некоторые из них содержат и молочную кислоту.
- Ретиноиды: изотретиноин, ацитретин иэт-ретинат принимают внутрь; они эффективны при всех формах ихтиоза. Ретиноиды — это витамин А и его аналоги, которые широко применяются для лечения большой группы кожных заболеваний. В тяжелых случаях ретиноиды принимают длительно, время от времени делая перерывы. За больным постоянно наблюдают, чтобы вовремя выявить токсическое действие препарата.
Дерматит. Симптомы дерматита, причины и лечение у взрослых
Дерматит – хроническое заболевание кожи, которое проявляется как ответная реакция на раздражитель. В дерматологии данное заболевание часто можно встретить под термином нейродермит, экзема, при которых присутствует сходная симптоматика, проявляющаяся в виде кожного зуда, высыпаний на разных участках тела. Лечить дерматит у взрослых достаточно сложно, поскольку для того чтоб добиться стойкой ремиссии нужно определить причину болезни, ее вид и стадию развития.
В зависимости от этиологического фактора, дерматит разделяют на несколько видов, каждый их которых требует индивидуального подхода к лечению. Опасность дерматита заключается в том, что при неправильном лечении или его полном отсутствии повышается риск обширного воспаления с присоединением бактериальной флоры. Такое состояние может вызывать глубокие повреждение кожи, гнойно — воспалительные процессы, что значительно затрудняет лечение и течение самого заболевания.
Очень часто первые симптомы дерматита проявляются еще в детстве, но со временем болезнь возвращается и беспокоит в более зрелом возрасте.
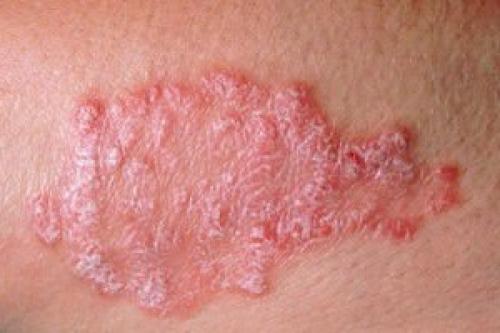
Что это такое?
Дерматит – это заболевание кожных покровов, вызванное внешними или внутренними (физическими, химическими, биологическими) агентами, часто на фоне наследственной предрасположенности и стресса. Недуг проявляется местными и общими реакциями. В зависимости от характера и тяжести патогенеза, заболевание сопровождается снижением функций кожи, нарушением гомеостаза организма.
Причины возникновения
Основные виды/формы рассматриваемого кожного заболевания могут развиться по отдаленным и близким причинам. К первой категории причин относится предрасположенность:
| Приобретенная | речь идет о тех пациентах, кто в детстве перенес атопический дерматит – у них развивается предрасположенность к возникновению различных видов и форм рассматриваемого кожного заболевания. Причем, у родителей дерматитов никогда в анамнезе не было. |
| Генетическая | по статистике у родителей с диагностированным дерматитом любой формы рождаются дети с таким же заболеванием в 96% случаев, если же данным кожным заболеванием болеет только один родитель, то такая вероятность составит всего 58% |
Близкие причины возникновения дерматитов (они еще классифицируются как спровоцированные):
- поступление в кровь раздражителей, способных вызвать дерматиты – химические вещества, пыльца растений, продукты питания, лекарственные препараты и другое.
- стрессовое состояние. Многие уверены, что стрессы – это простое недомогание, которое быстро проходит после полноценного отдыха. На самом деле стрессовое состояние – это сложная защитная реакция организма, которая протекает под влиянием гормонов.
Даже если в кровь поступили раздражители, это совсем не означает моментальное развитие дерматита – необходимо, чтобы присутствовали благоприятные факторы:
- высокая температура воздуха;
- сильно ослабленный иммунитет – например, на фоне длительно протекающей болезни;
- получение излучения – например, от солнца или кварцевых ламп;
- длительное воздействие холода на кожу – например, дерматит может появиться после отказа от перчаток во время холодной зимы.
Классификация
В зависимости от причины развития, различают следующие виды дерматитов.
- Себорейный дерматит – хроническая патология кожных покровов, богатых сальными железами, возникающая вследствие активизации условно-патогенного липофильного дрожжевого грибка Malassezia furfur.
- Фотодерматиты – кожные высыпания, возникающие по причине повышенной чувствительности к солнечному свету (видимым световым лучам и УФ-излучению).
- Контактный аллергический дерматит – классическая реакция замедленного типа, развивающаяся из-за повышенной чувствительности организма к аллергену и вовлечения в иммунный процесс Т-лимфоцитов.
- Простой контактный дерматит – мгновенная кожная реакция, возникающая при непосредственном воздействии раздражающего агента.
- Токсико-аллергический дерматит (токсидермия) – острое воспаление кожи, возникающее под воздействием токсического аллергизирующего агента, попадающего в организм через пищеварительный, дыхательный тракт или инъекционно.
- Атопический дерматит – хроническая полиэтиологическая кожная патология, передающаяся по наследству.
Заболеванию более подвержены люди, пребывающие в состоянии постоянного стресса. В группе риска также находятся обладатели сухой кожи, особенно в ветреную и холодную погоду.
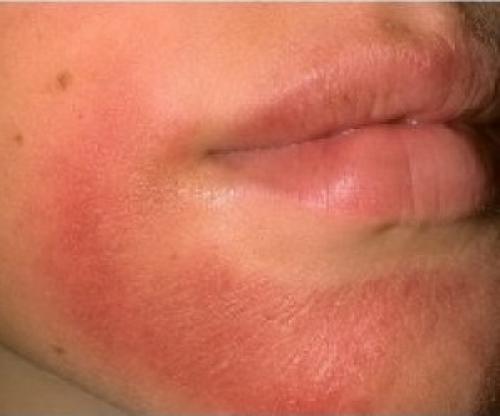
Симптомы дерматита
Для каждого из вышеперечисленных видов дерматита у взрослых определены характерные симптомы (см. фото). Но врачи выделяют и несколько общих признаков, которые будут характерны для каждого из существующих видов заболевания:
- Покраснение (эритема). Эритема – повышенное кровенаполнение дермальных капилляров. При острой форме наблюдают покраснение с нечеткими краями и припухлостью. Для хронического течения дерматита эритема не обязательна. При надавливании участок гиперемированной кожи на некоторое время бледнеет. Эритему не следует путать с геморрагией (кровоизлиянием под кожу). Геморрагия рассматривается, как отдельное проявление при кожных патологиях – геморрагический диатез;
- Зуд (пруриго). Интенсивность его зависит от силы раздражения кожных нервных окончаний. Несоответствие силы пруриго и кожных проявлений (сильный зуд при незначительных высыпаниях) является признаком аллергии при атопических дерматитах. При контактных дерматитах зуд в месте приложения патогена адекватен повреждению;
- Экссудация. При острых формах дерматита возможны экссудативные воспаления с обильным отделяемым. При хронических формах – лихенификация (утолщение участков кожи с грубым рисунком), трещины на коже и экскориации (саморасчесы);
- Шелушение кожи (десквамация). Патологическая десквамация обусловлена повышенной сухостью (ксерозом) кожи при дегидратации и недостаточности сальных желез. Десквамацию и ксероз отмечают при хронических дерматитах с аллергическими и воспалительными процессами.
- Высыпание (экзема). Морфология сыпи и её локализация типичны для конкретного дерматита. Наиболее частая локализация высыпаний – подвижные части тела (кожа над суставами), лицо, волосистая часть головы, бока туловища, паховая область.
Шелушение кожи на локтях. Лечение и рекомендации
Чтобы получить гладкую кожу в области локтей, нужно придерживаться правильного ухода. Иногда нужно изучить особенности лично вашего организма, чтобы подобрать эффективный способ ухода. Итак, чтобы справиться с шелушением кожи в области локтей, рекомендуется следовать таким советам:
- Обеспечьте своим локтям правильный уход. В первую очередь не стоит злоупотреблять антибактериальным мылом и остальными средствами, действие которых направлено на устранение защитного слоя кожи и нарушения жирового баланса в локтевой области;
- Рекомендуется сдать анализы на нехватку в организме витаминов и в случае подтверждения, начните их восполнять. При этом рекомендуется выбрать комплекс всех микроэлементов, а не продукт, содержащий лишь один витамин. Также восполнить недостаток минералов и витаминов в организме можно с помощью питания. В первую очередь добавьте в свой рацион репчатый лук, зеленые овощи, цитрусовые (при отсутствии на них аллергии), растительное и сливочное масло;
- Чтобы устранить шелушение кожи на локтях, сдайте анализы на болезни эндокринной системы и при их наличии, сразу же начинайте лечение. Особенно не стоит тянуть с терапией, при высоком уровне сахара. Тут уже не обойтись косметологическими процедурами, вам потребуется помощь эндокринолога, который назначит эффективное лечение;
- Шелушение на локти красного или белого цвета может указывать на аллергическую реакцию. Для постановки точного диагноза потребуется сдать ряд анализов. Если шелушение действительно было вызвано аллергией, то нарушения кожи могут наблюдаться и на других участках тела, к примеру, на ступнях или коленях;
- Шелушение и трещины на коже в области локтей могут быть вызваны проблемами в работе щитовидной железы и в случае низкого количества определенных гормонов. Если данная проблема имеет место быть, то могут наблюдаться и другие симптомы, среди которых: слабость, потливость, холодные ступни даже при плюсовой температуре, чрезмерная утомляемость, снижение памяти и выпадение волос. В случае такой проблемы, в первую очередь, нужно начать лечение проблемного органа, а не сухость кожи.
Шелушение кожи на голове. Почему шелушится кожа на голове?
Независимо от пола, шелушение кожи головы и зуд у взрослых могут быть по следующим общим причинам:
- Влияние солнечных и ультрафиолетовых лучей на кожу при интенсивных солнечных ваннах или злоупотреблении солярием.
- Наследственность. Генетика. Одним из генетических заболеваний является врожденный ихтиоз.
- Некорректное использование косметических средств. Например, при сухой коже головы нельзя пользоваться шампунем или пилингом для жирных волос.
- Аллергическая реакция на компоненты уходовой косметики.
- Несбалансированное, однообразное питание. Злоупотребление фаст-фудом. Отсутствие или недостаток витаминов и микроэлементов. (Так витамин С отвечает за выработку коллагена, витамин А за увлажнение, устойчивость к воздействиям внешней среды (солнце, низкие температуры).
 Нарушение обмена веществ. Нарушение жирового, белкового, углеводного или водного обмена неминуемо приводит к сухости кожи головы.
Нарушение обмена веществ. Нарушение жирового, белкового, углеводного или водного обмена неминуемо приводит к сухости кожи головы.- Ослабленный иммунитет, что часто бывает весной или после перенесенного тяжелого заболевания.
- Дисфункция печени при злоупотреблении жирной пищей, обильными трапезами. Эти причины одинаковые для всех, но есть и индивидуальные причины для женщин, мужчин и детей.
Шелушение кожи ног
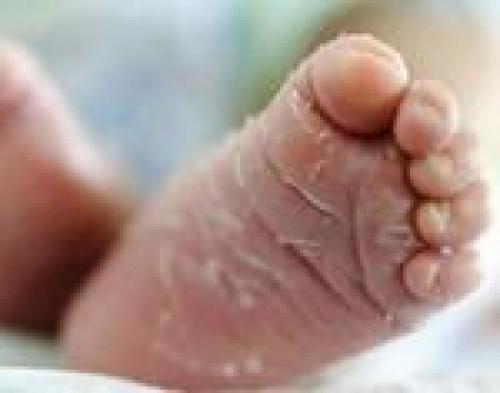
Шелушение кожи на ногах – это специфический симптом, присущий ограниченному кругу заболеваний. Вопреки всеобщему заблуждению, он может возникнуть не только у представительниц слабого пола, но также у мужчин и детей.
В подавляющем большинстве случаев шелушению кожного покрова способствуют вполне безобидные предрасполагающие факторы, например, ношение синтетической одежды или обуви. В некоторых ситуациях признак могут вызвать грибковые инфекции и иные патологии.
В клинической картине, помимо шелушения кожи могут присутствовать такие симптомы, как сильнейший зуд и жжение, формирование мелких пузырьков или красных пятен на кожном покрове начиная со стопы и заканчивая коленом.
Выяснить причину появления такого столь неприятного проявления может врач-дерматолог , после проведения физикального осмотра проблемной области и ряда лабораторных исследований.
Избавиться от шелушения можно путём применения медикаментов для местного использования, это мази и кремы, а также при помощи рецептов народной медицины и диетотерапии.
Этиология
Причины шелушения кожи на ногах могут быть самыми разнообразными, отчего их принято разделять на физиологические и патологические.
Первая категория предрасполагающих факторов не имеет ничего общего с протеканием в человеческом организме какого-либо патологического процесса. Такая группа включает в себя:
- чрезмерное обогревание помещения в зимний период года – электрокамины приводят к снижению влажности воздуха;
- ношение одежды или обуви, сшитой из синтетических тканей, в особенности если она узкая и неудобная. Это приводит к шелушению кожного покрова не только на стопах, но также на икрах и голени;
- возрастные изменения человеческого организма;
- нерациональное питание, а именно недостаточное потребление микроэлементов, особенно цинка, который важен для кожи, а также полиненасыщенных жирных кислот;
- неправильный питьевой режим – необходимо помнить, что в сутки необходимо выпивать не менее двух литров чистой и негазированной воды в сутки;
- резкая перемена климата;
- длительный стресс или эмоциональное перенапряжение;
- непрофессиональное проведение такой косметологической процедуры, как избавление от нежелательных волосков на нижних конечностях. Сюда также стоит отнести пилинг и манипуляции, направленные на избавление от целлюлита;
- привычка часто посещать солярии;
- длительное влияние прямых солнечных лучей;
- наступление менопаузы у представительниц женского пола;
- повышенная потливость нижних конечностей.
Псориаз: виды, лечение, советы врача
Псориаз – это хроническое заболевание кожи с неизвестной причиной, проявляющееся появлением красных шелушащихся пятен на коже.
Лечение проводится у врача-дерматолога.
Синоним – чешуйчатый лишай.
Код по МКБ 10: L40. По международной классификации относится к папуллосквамозным заболеваниям кожи.
Псориаз как заболевание изучают около 200 лет. До этого периода таких пациентов считали больными проказой и относились к ним соответствующим образом как к прокаженным. Отличие: проказа (лепра) - инфекционное заболевание (возбудитель - Mycobacterium leprae). Псориаз - неинфекционное.
На фото: так выглядит псориаз
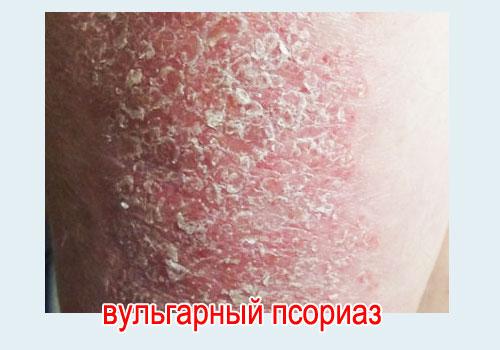
На фото: псориаз на спине
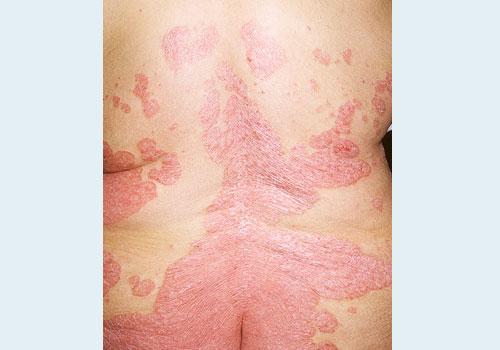
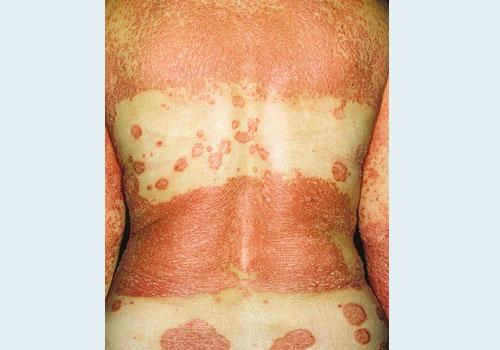
Причины
Этиология (причина) псориаза не известна!!!
Для начала я расскажу про патогенез (механизм развития) заболевания, а потом расскажу о возможных причинах.
Патогенез псориаза:
- Клетки поверхностного слоя кожи (эпидермиса) – кератиноциты начинают усиленно размножаться. Их количество возрастает в несколько раз. Их жизненный цикл укорачивается, то есть они намного раньше покрываются чешуйками, чем нормальные клетки кожи. Внешне этот процесс проявляется утолщением и покраснением кожи, поверхность которой еще и покрыта белесоватыми чешуйками.
- В толщу измененных клеток кожи проникают иммунные клетки – лимфоциты: Т-киллеры и Т-хелперы ( читать подробнее о клетках и органах иммунной системы ). Эти клетки выделяют специальные вещества, которые привлекают другие клетки иммунной системы – макрофаги и нейтрофилы.
Развивается воспалительная реакция в коже без участия инфекции. Такая реакция называется аутоиммунной, то есть иммунная система направлена против своего собственного организма, а не против бактерий или вирусов.
А теперь о причинах.
Ученые до сих пор спорят, что является пусковым механизмом – резкий рост кератиноцитов, в ответ на который в кожу и приходит масса иммунных клеток? Или же первична аутоиммунная реакция в коже, а кератиноциты вслед за этим начинают избыточно расти и ускоренно развиваться?
В любом случае до главной причины так до сих пор никто и не добрался – ЧТО ЯВЛЯЕТСЯ ТОЛЧКОМ к запуску того или иного механизма в начале развития псориаза?
И опять интересный факт. Известно, что у ВИЧ-больных происходит подавление иммунной системы, в первую очередь, Т-лимфоцитов. Вроде бы псориаз у них не должен развиваться. Однако у ВИЧ-пациентов отмечается рост заболеваемости псориазом. И течение болезни у больных СПИДом более тяжелое.
Провоцирующие (триггерные) факторы болезни
- Наследственность: если болеет один родитель – риск появления псориаза у детей составляет 7%, если оба родителя – риск 40%.
- Травмы кожи:
- механические - царапины, порезы, потертости,
- химические - растворители, лаки, краски, моющие средства, бытовая химия, парфюмерия,
- термические – переохлаждения, ожоги. - Эндокринные заболевания – сахарный диабет, гипотиреоз, гормональные перестройки организма.
- Стрессы.
- Инфекционные заболевания кожи – стафилококковая, стрептококковая, грибковая инфекция.
- Злоупотребление алкоголем, курение.
- ВИЧ-инфекция.
Симптомы
Главный симптом псориаза: появление розово-красных пятен на коже, поверхность которых покрыта серебристыми чешуйками ороговевающего слоя кожи (эпидермиса).
- Симптом «стеаринового пятна».
Это патогномоничный (то есть характерный только для данного заболевания) признак. Поскабливание (граттаж) псориатического пятна. Производится тупым скальпелем или предметным стеклом (не ногтем!!).
При легком поскабливании поверхность пятна становится белой, как будто покрытой воском – это симптом «стеаринового пятна». - Симптом «псориатической пленки».
Еще один патогномоничный для псориаза симптом.
При дальнейшем поскабливании, аккуратно снимающем чешуйки с псориатической бляшки, под чешуйками видна блестящая поверхность – так называемый симптом псориатической, или терминальной, пленки. - Симптом «кровяной росы Полотебнова» (симптом Ауспитца).
Еще один патогномоничный для псориаза симптом.
При дальнейшем поскабливании (гроттаже) бляшки, то есть при снятии терминальной пленки проявляются точечные кровотечения, которые не сливаются между собой. Это и есть симптом «кровяной росы». - Симптом Пильнова. Характерно для начальной стадии и стадии прогрессирования. Округлое розовое пятно без шелушения, с четкими границами. При прогрессировании заболевания по периферии пятна (бляшки) отмечается ободок красной кожи, еще не покрытый чешуйками.
- Симптом Кебнера. Псориатические очаги появляются на коже в местах ее травмирования – в местах царапин, потертостей, в местах трения об одежду.
- Симптом Картамышева. Когда пальцами исследуют (пальпируют) бляшки на волосистой части головы (ВЧГ), пальцами ощущается четкая граница бляшек. В отличие от себорейного дерматита, когда никакой четкой границы между пятнами и здоровой кожей при пальпации нет.
- Симптом Воронова – симптом регрессирующего (проходящего) пятна. По периферии псориатического пятна остается какое-то время морщинистая кожа, более светлая и блестящая, чем здоровая кожа.
- Симптом «наперстка» на ногтях – признак поражения псориазом ногтей. Ноготь весь в точечных углублениях, как у наперстка.
- Симптом «масляного пятна» на ногтях: желто-бурое пятно под ногтевой пластинкой – также признак ногтевого псориаза.
- Онихогрифоз – деформация ногтевой пластинки при псориазе ногтей. Ноготь приобретает уродливые формы, иногда похожие на коготь птицы.
- Линия Бо-Рейля. Продольная линия, проходящая через весь ноготь, является признаком нарушения питания ногтевой пластинки.
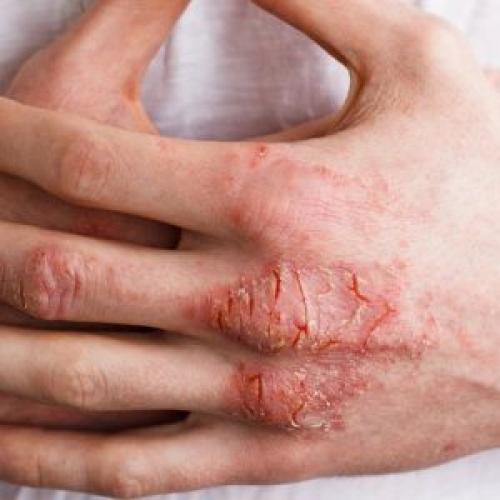
 Нарушение обмена веществ. Нарушение жирового, белкового, углеводного или водного обмена неминуемо приводит к сухости кожи головы.
Нарушение обмена веществ. Нарушение жирового, белкового, углеводного или водного обмена неминуемо приводит к сухости кожи головы.




Написать комментарий