Наросты на суставах пальцев рук и кистях. Особенности экзостозов рук
- Наросты на суставах пальцев рук и кистях. Особенности экзостозов рук
- Шишки на суставах пальцев рук. Что это такое
- Мозолистые наросты на пальцах рук. Причины появления стержневой мозоли
- Нарост на пальце руки, как мозоль. Внутренняя мозоль
- Твердый нарост на пальце руки. Гигрома пальца
- Костный нарост на суставе пальца руки.
Наросты на суставах пальцев рук и кистях. Особенности экзостозов рук
Свободная часть верхней конечности или непосредственно рука образована:
плечевой костью;
костями предплечья – лучевой и локтевой;
костями кисти – кости запястья, пястные и кости пальцев (фаланги).
Экзостоз может формироваться на каждой из них. Но чаще поражаются длинные трубчатые кости: плечевая, локтевая и лучевая. При этом обычно остеохондрома располагается в области суставов, что подкрепляет теорию о том, что она формируется из сместившейся части эпифизарной пластинки. До завершения процесса формирования скелета, что обычно происходит в период между 18 и 25 годами, она представляет собой располагающуюся сразу за эпифизом (головкой) трубчатой кости прослойку гиалинового хряща. Ее клетки постоянно делятся, благодаря чему кость растет в длину.
По мере отдаления от эпифизарной пластинки старые хрящевые клетки заменяются остеобластами. В результате и формируется плотная кость. Такие участки называют метафизами костей и именно в них обычно и обнаруживаются экзостозы. После завершения формирования скелета эпифизарные пластинки заменяются тонкими эпифизарными линиями, а процесс образования новых хрящевых клеток останавливается. Это называют закрытием зон роста. Поэтому в основном остеохондромы впервые диагностируются у детей и подростков, причем чаще в период активного роста – в 8—16 лет.
При этом экзостозы проходят тот же путь формирования от хрящевого образования до окостенения. А их характерной чертой является наличие хрящевой шапочки на поверхности нароста.
Поскольку метафизы костей расположены сразу за эпифизами, часто говорят о наличии остеохондромы сустава. В руке это:
плечевой сустав, поражение которого происходит при образовании экзостоза в области проксимального эпифиза плечевой кости или же на суставной впадине лопатки;
локтевой сустав, поражающийся при формировании экзостоза у дистального эпифиза плечевой кости или проксимального эпифиза локтевой или лучевой кости;
мелкие суставы кисти рук, образованные пястными, запястными костями и фалангами пальцев.
Чаще всего обнаруживается экзостоз локтевого сустава и плечевого сустава. На костях кисти подобные новообразования формируются значительно реже.
При этом экзостоз кости руки может быть как единичным (солитарным), так и только одним из многих, присутствующих на других костях скелета. В последнем случае говорят о наличии множественной экзостозной хондодисплазии, носящей наследственный характер. Это заболевание может приводить к различным осложнениям, но наиболее опасным является озлокачествление остеохондром, что наблюдается в 10 раз чаще, чем при солитарном экзостозе предплечья, плеча и т. д.
Шишки на суставах пальцев рук. Что это такое
Артроз суставов кистей рук – это дегенеративно-дистрофическое заболевание мелких суставчиков, сопровождающееся постепенным разрушением хрящевой ткани, периодически возникающими асептическими (без наличия инфекции) воспалительными процессами, деформацией руки со стойким нарушением ее функции и нарастающим болевым синдромом. Все это приводит к снижению качества жизни человека, утрате трудоспособности и способности к самообслуживанию.
Кости кисти делятся на три отдела:
- небольшие, разные по форме косточки запястья (всего 8), расположенные в два (ближний проксимальный и дальний дистальный) ряда; проксимальный ряд образует с лучевой костью предплечья лучезапястный сустав;
- трубчатые пястные кости – их проксимальные части образуют с дистальным рядом запястья I – V запястно-пястные суставы; дистальные концы образуют проксимальными фаланговыми костями I – V пястно-фаланговые суставы;
- небольшие трубчатые фаланговые косточки пальцев по 3 на втором-пятом пальце и 2 на первом пальце; образуют I – V пястно-фаланговые, проксимальные и дистальные межфаланговые суставы.
Болеют артрозом суставов рук преимущественно болеют женщины после 50 лет. Заболеваемость нарастает с возрастом. При своевременно начатом лечении можно остановить процесс разрушения суставных поверхностей. Код по 10 МКБ:
- М18 - артроз первого запястно-пястного сустава (ризартроз);
- М19 - остальные артрозы кисти и пальцев - М19 (другие артрозы).
Мозолистые наросты на пальцах рук. Причины появления стержневой мозоли
Основная причина формирования стержневой мозоли на ступнях и пальцах ног та же, что и у обычных сухих мозолей, — ношение неудобной обуви, носков или колготок, которые сдавливают ногу.
На пальцах рук и ладонях стержневые мозоли появляются реже. Обычно они беспокоят людей, чья профессиональная деятельность связана с использованием инструментов (столяры, плотники, садовники), или тех, кто регулярно занимается теннисом, хоккеем, бадминтоном и другими видами спорта, во время которых необходимо удерживать в руках твёрдый предмет.
Другие частые причины появления стержневых мозолей:
- инородные предметы, попавшие внутрь обуви (песчинки, камни) или под кожу (занозы);
- регулярные нагрузки на ноги (при занятиях танцами, спортом);
- длительная ходьба или бег;
- ношение обуви без носков.
Факторы риска появления стержневой мозоли
Врачи выделяют факторы, которые повышают вероятность формирования стержневой мозоли.
Возраст . В процессе старения происходит естественное снижение влаги в клетках эпидермиса, из-за этого кожа грубеет и мозоли формируются легче.
Ожирение . Сухость кожи, в том числе кожи стоп, — частая проблема у пациентов с ожирением, обусловленная снижением гидратации эпидермиса. Кроме того, при ожирении увеличивается давление на ноги, из-за этого стержневые мозоли у таких пациентов чаще формируются на коже стоп.
Хронические заболевания суставов, при которых изменяется нормальное положение костей и нагрузка распределяется неправильно, способствуя формированию стержневых мозолей.
Артрит — воспалительное поражение суставов, их синовиальной оболочки, капсулы, хряща и других элементов. Оно может быть следствием инфекционных заболеваний, травм, аутоиммунных процессов. У пациентов с артритом поражённый сустав воспаляется, кожа над ним опухает, краснеет, подвижность сустава снижается, а сам он может деформироваться.
Бурсит — это острое или хроническое воспаление синовиальной сумки сустава. При бурсите в ней скапливается воспалительная жидкость (экссудат). Пациенты жалуются на общее недомогание, боль, отёк и покраснение поражённого сустава.
Костные, или пяточные, шпоры — патологическое разрастание кости в области пяточной кости. Состояние сопровождается ощущением инородного тела и болью, которая усиливается при ходьбе или после отдыха.
Сахарный диабет — это хроническое заболевание, при котором патологически увеличивается содержание глюкозы в крови. У пациентов с сахарным диабетом могут появиться специфические изменения тканей стопы, называемые также диабетической стопой. Признаки диабетической стопы — боль в ногах, огрубение и трещины на коже стоп, их деформация и изъязвление.
Гипо- и гипертиреоз — заболевания, обусловленные нарушением работы щитовидной железы и сопровождающиеся снижением или, напротив, увеличением выработки ею гормонов. Патологии проявляются изменением многих процессов в организме, в том числе замедлением метаболизма. У пациентов с заболеваниями щитовидной железы может сохнуть и шелушиться кожа, нарушаются её барьерные функции.
Плоскостопие — деформация свода стопы, которая может сопровождаться болями в ногах, усиливающимися во время ходьбы, а также формированием мозолей и натоптышей.
Дефицит витамина A, C, E и витаминов группы B — они отвечают за упругость и эластичность кожи, способствуют быстрому заживлению ран, защищают кожу от потери влаги. При гиповитаминозе кожа может шелушиться или загрубеть. В результате мозоли и натоптыши формируются легче.
Хронические заболевания кожи (псориаз, дерматит) — при хроническом поражении кожи нарушаются её защитные свойства, клетки эпидермиса теряют влагу, кожа больше подвержена риску появления трещин и мозолей.
Неправильная осанка — искривление позвоночника часто сопровождается вторичной деформацией костей грудной клетки, таза, стоп. В результате нагрузка распределяется неравномерно и некоторые участки стопы могут подвергаться излишнему сдавливанию и трению.
Нарост на пальце руки, как мозоль. Внутренняя мозоль
Внутренняя мозоль или согласно медицинской терминологии « стержневая » — сухое, местное утолщение (гиперкератоз) кожных покровов, имеющее корень, глубоко уходящий в слои эпидермиса.
При осмотре мозоли можно видеть шляпку корня, который выглядывает из центра утолщения.
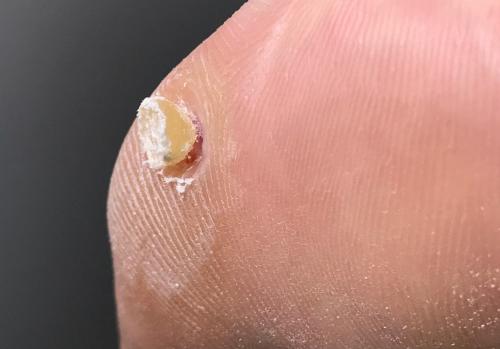
В большинстве случаев такие мозоли возникают на поверхности подушечек пальцев, в области третьего-четвертого пальцев.
Внутренняя мозоль на пятке возникает реже, но также сопровождается образованием глубокого корня и болезненностью при ходьбе.
Особенности внутренней мозоли
Внутренние мозоли на ногах часто имеют ровный контур и бежево-желтоватый оттенок.
На ощупь плотные, тугие, при давлении вызывают болезненные ощущения.
Характерными особенностями таких уплотнений являются:
- Отсутствие возможности самостоятельного удаления, в домашних условиях. Корень мозоли глубоко проникает в кожный покров, поэтому классический педикюр или магазинные средства будут не эффективны.
- Внутренняя мозоль на стопе является следствием старой мозоли, которая не была вовремя удалена.
- Уплотнение стержневого типа всегда сопровождается образованием глубокого уходящего в кожу корня.
- Сухой внутренний мозоль всегда сопровождается болевым синдромом, при пальпации или хождении. Боль имеет тупой характер, но достаточно интенсивный.
Некоторые люди пытаются избавиться от стержневой мозоли при помощи ножниц или других острых предметов.
Это строго запрещено, так как существует риск повреждения здоровых тканей и развития инфекционного процесса.
Факторы и причины развития мозоли
Спровоцировать формирование внутренней мозоли на подошве способны такие причины:
- Постоянное хождение в неудобной обуви, из некачественных материалов или слишком узкой, выбрано не по размеру.
- Регулярное ношение туфель на каблуках. Это приводит к повышенному давлению на передние отделы стопы, что часто и становится причиной образований стержневой мозоли.
- Патологии ортопедического характера — аномалии походки, неправильное положение стопы во время передвижения.
- Чрезмерно повышенная нагрузка на стопы во время физической активности.
- Заболевания дистального отдела воспалительного, деформирующего характера (артрит, бурсит, артроз).
- Травматизация эпидермиса в ходе проникновения занозы.
- Иногда мозоли являются результатом нарушения личной гигиены или ослабления иммунной системы, а также заражением грибковой инфекцией.
Очень редко отмечается появление внутренней мозоли на руке.
Чаще причиной развития данного гиперкератоза на ладонях становится игра на музыкальных инструментах или ручной труд.
К провоцирующим факторам развития мозолей можно отнести следующее:
- Повышенная масса тела, граничащая с ожирением.
- Заражение внутрикожным паразитом Sarcoptes scabiei (чесоточным клещом).
- Дерматологические заболевания, например, псориаз.
- Наличие сахарного диабета и пожилой возраст.
Симптоматическое проявление стержневой мозоли
Визуально внутренняя мозоль выглядит как уплотнение желтоватого оттенка, слегка возвышающееся над поверхностью кожного покрова.
В спокойном состоянии уплотнение редко сопровождается болью, как правило, болезненность возникает при пальпации мозоли и в процессе ходьбы.
Стержневую мозоль несложно отличить от Verruca plantaris — подошвенной бородавки , вызванной вирусом папилломы человека.
В случае вирусной инфекции такая мозоль будет кровоточить.
Основная локализация мозолей приходится на пальцы ног — между первым-вторым и четвертым-пятым.
В остальных случаях уплотнение можно выявить на пятке и ладонях.
На начальном этапе зарождения внутренняя мозоль на пальце или ступне сопровождается слабовыраженным дискомфортом или зудом.
Последствия и осложнения мозоли
В случае отсутствия своевременного лечения или попытке самостоятельно удалить гиперкератоз, имеется высокий риск развития инфекционно-воспалительного процесса.
Впоследствии патологическая реакция может распространиться на более глубокие слои дермы, а также проникать в суставные ткани и синовиальные оболочки.
Тактика лечения внутренних мозолей
Как лечить внутреннюю мозоль ?
Для эффективного устранения гиперкератоза необходимо удалить верхний слой мозоли, а затем ликвидировать корень.
Наиболее сложным процессом является удаление корня, который находится в глубине эпидермиса.
От корня следует избавиться полностью, в противном случае мозоль сформируется снова.
Высверливание уплотнения
Специалист по медицинскому педикюру проведет процедуру высверливания мозоли, при помощи специального аппарата.
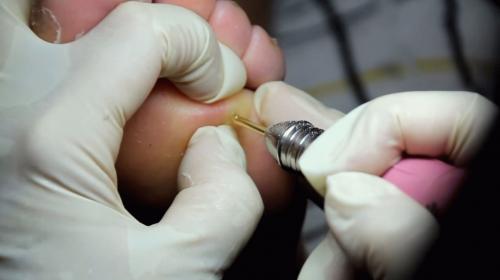
Манипуляция заключается в устранении верхнего слоя ороговевшей кожи с последующим закладыванием антисептического средства.
Твердый нарост на пальце руки. Гигрома пальца
Гигрома на пальце – это синовиальное образование, визуально похожее на горошину с желеобразным содержимым. Оно формируется из поверхностных суставных оболочек. Новообразование доброкачественное, редко перерастает в злокачественную опухоль. Клиника Стопартроз проводит лечение современными методами на высокотехнологичном оборудовании.
Причины развития гигромы пальца
В большинстве случаев, это заболевание развивается у женщин, возрастом от 20 до 30 лет, редко возникает у пожилых людей. До конца причины появления опухоли на пальце не установлены. Специалисты отмечают, что следующие факторы, способствуют развитию патологии:
наследственность;
травма;
повторная травма сухожилий или сустава;
стабильная физическая нагрузка на кисть.
Новообразование может появиться где угодно, но большему риску подвержены дистальные отделы конечности. Если вы заметили у себя опухоль, сразу обратитесь к специалисту, чтобы исключить злокачественную природу новообразования и скорее приступить к лечению.
Симптомы заболевания
Ганглий сухожилий – это плотный нарост шаровидной формы с гладкой поверхностью. Ножка капсулы прикреплена к окружающим тканям – это позволяет опухоли плотно зафиксироваться на одном месте. При прощупывании опухоль не плотная, можно легко найти рисовые тела. При надавливании нет болезненных ощущений, но в некоторых случаях пациенты могут испытывать дискомфорт. При разрастании ганглия появляется:
тянущая боль;
ткани вокруг опухоли становятся красными, воспаленными;
кожа над капсулой становится сухой и шелушится.
В зависимости от размера капсулы пациент может испытыватьили затрудненное движение, боли при сгибании конечности. Большая опухоль давит на кровеносные сосуды.
Источник: https://dietadlyapohudeniya.com/otzyvy-o-dietah/na-mizincah-ruk-shishki-chto-eto-takoe
Костный нарост на суставе пальца руки.
| Остеофит | |
|---|---|
| На этом крупнопатологическом образце кабана можно увидеть небольшие краевые остеофиты (стрелки) processus anconeus на локтевой кости . | |
| МКБ-11 | FA37.0 |
| МКБ-10 | , |
| 726.91 | |
| OMIM | 139393 |
| DiseasesDB | 18621 |
| MeSH | D054850 |
| Медиафайлы на Викискладе |
Остеофит (от др.-греч. ὀστέον — кость , и φυτόν — расти) — патологический нарост ( экзостоз ), который образуется по краям суставов . Не следует путать с энтезофитом, который представляет собой костные выступы, которые образуются в месте прикрепления сухожилия или связки. Остеофит не всегда отличается каким-то определенным образом от экзостоза , хотя во многих случаях существует ряд отличий.Остеофиты обычно внутрисуставные, то есть находятся в.Как правило, это краевое разрастание кости, подвергающейся деформирующим нагрузкам, или вследствие нарушения обмена кальция в костной ткани. Обычно развитие остеофитов сопровождается ограничением подвижности и развитием болей. Разрушение и отрыв остеофита может приводить к блокировке движения в суставе (суставная мышь).
Остеофиты в процессе эволюции оказались в числе прочего полезны и тем, что в случае невозможности полноценной регенерации разрушающегося сустава, хотя бы ограничивают его движения, замедляя его дальнейшее разрушение.
Может развиваться до такого состояния, что часть тела не сможет двигаться.
Ряд процессов формирования костей связан со старением, дегенерацией, механической нестабильностью и болезнями (такими как диффузный идиопатический гиперостоз скелета). Формирование остеофитов классически связывали с последовательными и косвенными изменениями в таких процессах. Часто остеофиты образуются в суставах, страдающих остеоартритом, в результате повреждения и износа от воспаления. Кальцификация и образование новой кости также могут возникать в результате механического повреждения суставов.В основном остеофиты возникают на поверхностях костей стоп (в частности в виде пяточных шпор) и рук. Остеофит может явиться следствием патологического процесса, сопровождающего некоторые заболевания (например остеомиелит или диабет ).
Остеофиты образуются из-за увеличения площади поверхности поврежденного сустава. Чаще всего это происходит с самого начала артрита . Остеофиты обычно ограничивают подвижность суставов и обычно вызывают боль.
Остеофиты естественным образом образуются на задней поверхности позвоночника с возрастом и являются клиническим признаком дегенерации позвоночника. В этом случае остеофиты обычно не являются источником болей в спине, а являются признаком основной проблемы. Однако остеофиты позвоночника могут поражать нервы , которые от него отходят к другим частям тела. Это столкновение может вызвать боль как в верхних, так и в нижних конечностях, а также ощущение онемения или покалывания в руках и ногах, так как нервы обеспечивают чувствительность своих дерматом.
Остеофиты пальцев рук и ног известны как узлы Гебердена (если они находятся на дистальном межфаланговом суставе) или узлы Бушара (если на проксимальных межфаланговых суставах).
Обычно бессимптомные случаи не лечат. Нестероидные противовоспалительные препараты и хирургическое вмешательство - два типичных варианта в случаях, требующих лечения.
- Alonge TO, Rooney P, Oni OO (2005). “The ultrastructure of the peri-articular osteophytes - an evaluation by scanning electron microscopy” . West Afr J Med . 24 (2): 147—50. DOI : 10.4314/wajm.v24i2.28186 . PMID 16092317 . Nathan M, Pope MH, Grobler LJ (Aug 1994). “Osteophyte formation in the vertebral column: a review of the etiologic factors--Part II”. Contemporary Orthopaedics . 29 (2): 113—9. PMID 10150240 .




Написать комментарий