После рвоты полопались сосуды на лице. Патогенез
- После рвоты полопались сосуды на лице. Патогенез
- Аллергия на лице после рвоты. Продукты и добавки, вызывающие аллергию
- Красные точки на лице после рвоты у ребенка. Симптомы
- После рвоты красные точки на лице, как убрать. Симптомы токсикодермии
- Петехиальная сыпь после рвоты. Петехии — точечные кровоизлияния на коже
- Лопаются капилляры на лице при беременности. Причины нарушения и факторы риска
- Лопаются капилляры при рвоте. Причины рвоты с кровью у взрослых
- Петехии на лице после рвоты. Петехии
- Красные точки вокруг глаз после рвоты. Причины появления красных пятен в глазу
После рвоты полопались сосуды на лице. Патогенез
В патогенезе геморрагического васкулита имеют значение: гиперпродукция иммунных комплексов, активация системы комплемента, повышение проницаемости сосудов, повреждение эндотелия сосудов, гиперкоагуляция. В основе повреждения сосудов при данном заболевании лежит генерализованный васкулит мелких сосудов (артериол, венул, капилляров), характеризующийся периваскулярной инфильтрацией гранулоцитами, изменениями эндотелия и микротромбозом. В коже эти повреждения ограничиваются сосудами дермы, но экстравазаты достигают эпидермиса. В ЖКТ могут быть отёк и подслизистые кровоизлияния, возможны и эрозивно-язвенные повреждения слизистой оболочки. В почках отмечают сегментарный гломерулит и окклюзию капилляров фибриноидными массами; более старые повреждения характеризуются отложением гиалинового материала и фиброзом. В результате в микрососудах развивается асептическое воспаление с деструкцией стенки, увеличением её проницаемости, запускается механизм гиперкоагуляции, ухудшаются реологические свойства крови, возможно истощение антикоагулянтного звена свёртывающей системы крови, отмечается свободнорадикальный стресс, что ведёт к ишемии тканей.
Патолорфология геморрагического васкулита (болезни Шенлейна-Геноха)
В коже изменения локализуются главным образом в мелких сосудах дермы в виде лейкокластического васкулита с экстравазатами эритроцитов в окружающую ткань. В капиллярах и других сосудах часто развиваются деструктивные изменения стенок типа фибриноидного некроза. Фибриноидные изменения наблюдаются также в коллагеновых волокнах, окружающих сосуды. Иногда возникает некроз сосудистых стенок и окружающего коллагена, что приводит к закрытию просвета сосуда. Наблюдается периваскулярный инфильтрат, но часто происходит инфильтрация стенок сосудов, состоящая в основном из нейтрофильных гранулоцитов и лимфоцитов. Характерным является кариорексис, или лейкоклазия, с образованием "ядерной пыли". В некоторых случаях определяется диффузная инфильтрация верхних отделах дермы на фоне резко выраженного отека и фибриноидного набухания с экстравазатами эритроцитов. Эпидермис в таких случаях также подвергается некрозу с образованием язвенных дефектов.
В хронических случаях некробиотические изменения и экстравазаты эритроцитов менее выражены. Стенки капилляров утолщенные, иногда гиалинизированы, инфильтрат состоит преимущественно из лимфоцитов с примесью небольшого количества нейтрофильных и эозинофильных гранулоцитов. Как правило, обнаруживают кариорексис, являющийся выражением анафилактоидното состояния. В результате дальнейших изменений эритроцитов и их фагоцитоза макрофагами в них выявляют гранулы гемосидерина.
, ,
Гистогенез геморрагического васкулита (болезни Шенлейна-Геноха)
В основе заболевания - отложение IgA в стенках сосудов кожи и почечных клубочках. Нередко помимо этого обнаруживают фибриноген и С3-компоненл комплемента. В сыворотке пациентов выявляют повышение уровня IgA и IgE. Электронно-микроскопические и иммунологические исследования выявили, что вначале в эндотелиальных клетках пораженных капилляров происходят адаптивные изменения: гипертрофия митохондрий, интенсивный пиноцитоз, повышение числа лизосом и активный цитоплазматический транспорт, даже фагоцитоз. Наличие иммунных комплексов в просветах сосудов вызывает агрегацию тромбоцитов на поверхности эндотелия и их миграцию через стенку. Одновременно тромбоциты повреждаются и выделяют вазоактивные вещества. В дальнейшем нейтрофильные гранулоциты и тканевые базофилы, выделяющие вазоактивные вещества, усиливают повреждение сосудистых стенок клетки инфильтрата.
Аллергия на лице после рвоты. Продукты и добавки, вызывающие аллергию
Врачи Сидорович, Лусс пишут, что «практически любой пищевой продукт может выступать как аллерген и стать причиной развития пищевой аллергии. Однако наиболее выражены сенсибилизирующие свойства у продуктов белкового происхождения, содержащих животные и растительные белки» (Сидорович О. И., Лусс Л. В., 2016, с. 141). В таблице приведены самые распространенные аллергены в еде:
Растительная пища | Малина, клубника, земляника, черная смородина, ежевика, ананас, дыня, хурма, гранат, цитрусовые, шоколад, помидоры, орехи, мед, грибы, пшеница, соя, морковь |
Животная пища | Молоко, яйца, рыба, ракообразные и морепродукты, куриное мясо холодной обработки |
Добавки | Остатки пестицидов и сельскохозяйственные удобрения в растительной пище. Красители (особенно тартразин, эритрозин, нитрит натрия), ароматизаторы (глутаматы), консерванты (бензоаты, бензойная кислота, сульфиты), ферменты, загустители, эмульгаторы, бактериостатики, усилители вкуса (глутамат натрия) и др. |

Отметим, что добавки-аллергены провоцируют так называемые ложные реакции, или псевдоаллергию. Антигены пищи в этом случае могут действовать без участия аллергических антител на клетки-мишени или активировать определенные биологические системы, в основе их нет иммунных реакций.
Повышение уровня гистамина в крови может быть связано не с истинной аллергией, а с употреблением продуктов, содержащих его в большом количестве: ферментированных сыров, кислой капусты, вяленой ветчины, консервов, шпината.
Красные точки на лице после рвоты у ребенка. Симптомы
При этой вирусной инфекции сыпь чаще всего появляется не сразу, а спустя 2-4 дня после того, как начала повышаться температура и появились катаральные явления (покраснение горла, насморк, кашель). Сыпь при кори распространяется сверху вниз: появляется сначала на лице и голове, затем – на верхней половине туловища и руках, затем – спускается ниже и на ноги, покрывая за 3 дня все тело. Пятна слегка приподняты над поверхностью кожи, они крупные и могут сливаться.
Ветряная оспа (в народе – ветрянка)
Высыпания при ветряной оспе появляются чаще на лице, волосистой части головы, туловище. Их характер меняется по ходу болезни: слегка выступающие над кожей красные пятна за несколько часов превращаются в пузырьки с прозрачным, затем мутнеющим содержимым. Размер ветряночных пузырьков не более 4-5мм. В дальнейшем они подсыхают и на их месте образуются буроватые корочки. Сыпь при ветрянке всегда сопровождается зудом. Очень важная особенность этого вида сыпи – подсыпания (появление новых элементов), чему нередко сопутствует очередной всплеск температуры.
Краснуха
Сыпь при краснухе появляется вместе с признаками интоксикации, лихорадкой, увеличением затылочных лимфатических узлов. Многочисленные мелкие пятнышки (не более 3-5 мм в диаметре) появляются за несколько часов, распространяются сверху вниз, но значительно быстрее, чем при кори – за сутки сыпь доходит до ног, держится сыпь в среднем три дня, потом исчезает бесследно. Характерной локализацией являются разгибательные поверхности рук и ног, ягодицы. Следует помнить, что эта вирусная инфекция опасна для беременных женщин из-за неблагоприятного влияния на плод. Поэтому если вы заподозрили у своего ребенка краснуху – не приглашайте в гости беременных.
Скарлатина
Болезнь начинается с признаков классической ангины. Сыпь подключается к ним, как правило, на вторые сутки. Она представляет собой мелкоточечные элементы, покрывающие всю поверхность тела. Особенно много их в паховых складках, локтевых сгибах, в подмышечных впадинах, внизу живота. На месте наиболее обильных высыпаний кожа красная, припухлая, горячая на ощупь. Через 2-3 дня симптомы болезни, в том числе и сыпь, сходят на нет, что сопровождается сильным шелушением кожи.
Аллергическая сыпь
Почти всегда появляется внезапно, нередко сопровождается обильным насморком и слезотечением, сильно зудит. Высыпания рельефные, хорошо заметные. Прием противоаллергических препаратов устраняет и зуд, и саму сыпь.
Чесотка
При чесотке сыпь сопровождается мучительным зудом и выглядит как точечные элементы, часто расположенные попарно, в 2-3 мм друг от друга. Типичная локализация – кисти и межпальцевые промежутки, поверхность живота.
Следы от укусов
Следы от укусов комаров и других насекомых часто принимают за инфекционную сыпь. На месте укуса образуется красный зудящий бугорок (папула). Характерная локализация, сезон года, место проживания и отсутствие дополнительных симптомов помогут вам и вашему доктору отличить такую сыпь от инфекционной.
Что можете сделать Вы
Если вы обнаружили у своего ребенка сыпь на коже, старайтесь следовать следующим правилам:
- Необходимо всегда вызывать врача на дом, чтобы в случае наличия инфекционного заболевания не заражать окружающих в поликлинике и в транспорте. Кроме того, любого больного с сыпью необходимо изолировать от беременных женщин, пока врач не скажет, что это не краснуха.
- Если вы заподозрили у своего ребенка менингококковую инфекцию, незамедлительно вызывайте «скорую помощь».
- До прихода врача не надо смазывать элементы сыпи, особенно растворами с красящими веществами (например,"зеленкой"). Как вы уже поняли, основные причины сыпи – внутренние. Следовательно, выраженного положительного эффекта от смазывания элементов сыпи вы не добьетесь. Однако врачу будет значительно сложнее поставить диагноз.
Если вы подозреваете, что сыпь вызвана контактом с одеждой. Помните, что кроме неподходящего материала, аллергию могут вызывать остатки стирального порошка или кондиционера для белья. Попробуйте сменить фирму производителя или пользуйтесь гипоаллергенными средствами гигиены.
После рвоты красные точки на лице, как убрать. Симптомы токсикодермии
При всех клинических разновидностях токсикодермии основной симптом — это высыпания, сопровождающиеся зудом. Сыпь появляется остро, иногда может подняться температура (как правило, не выше 38 °C). Сыпь симметричная, мономорфная (одного вида), появляется через 1-21 день после поступления в организм аллергена. Скорость развития симптомов зависит от количества встреч с этим аллергеном, от перекрёстной аллергии (аллергической реакции на вещество со схожим химическим составом, например аллергия на арахис и латекс, т. к. в их строении присутствует практически тот же набор аминокислот). В зависимости от степени тяжести и интоксикации могут быть учащённое сердцебиение, слабость, головокружение, боли в суставах и мышцах, нарушение со стороны желудочно-кишечного тракта в виде тошноты, рвоты, нарушение со стороны психики: спутанность сознания, тревога, страх смерти.
Клиническая картина
При самой распространённой пятнистой форме : эритема (покраснение кожи вследствие расширения сосудов), геморрагические и пигментные пятна располагаются на конечностях, туловище и лице. Сыпь нередко сливается, особенно в крупных складках кожи. При разрешении процесса пятна шелушатся и постепенно бесследно исчезают. Если высыпания расположены на ладонях и подошвах, при выздоровлении наблюдается крупнопластинчатое шелушение вследствие отторжения рогового слоя.

При фиксированной эритеме на любом участке кожного покрова появляется одно или несколько крупных пятен. Они насыщенного красного цвета, размеры могут достигать 10 см. Когда воспаление стихает, пятно приобретает коричневатый цвет и сохраняется длительное время, постепенно бледнея. При повторной встрече с аллергеном оно появляется на том же месте.
Пузырная (буллёзная) токсидермия протекает с появлением пузырей большого размера (от 1 до 5 см) преимущественно в крупных складках (паховые, подмышечные), а также на шее.

Папулёзная токсикодермия — характеризуется высыпаниями на коже в виде узелков красновато-фиолетового цвета, часто возникает при длительном приёме нейролептиков, препаратов йода, стрептомицина и от воздействия паров ртути.

Пузырьковая (везикулезная) токсикодермия. Высыпания при этой форме располагаются преимущественно на ладонях и подошвах и напоминают дисгидротическую экзему, но при последней площади поражения значительно меньше.

Пустулёзная (гнойничковая) токсикодермия. При этой форме высыпания в виде пузырьков с жёлтым содержимым располагаются в зонах, где много сальных желёз (грудь, спина, лицо). Эта форма встречается при контакте с галогенами (хлор, бром, фтор, йод). Бромистые пустулы (гнойнички, похожие на обыкновенные угри, мягкие, фиолетово-красного цвета) крупнее, йодистые обильнее и меньше по размеру.

Токсический эпидермальный некролиз (синдром Лайела) — тяжелейшая форма токсикодермии. Поражение кожи и слизистых протекает с поражением внутренних органов и нервной системы. Основная причина данной формы — приём лекарственных препаратов: антибиотиков, сульфаниламидов, барбитуратов и др. Вследствие токсико-аллергической реакции происходит некролиз (отслоение верхнего слоя кожи) эпидермиса и его отторжение. Токсические реакции усиливаются, повышается температура до 40 °C, общее самочувствие ухудшается. На коже и слизистых появляются множественные пузыри (как при ожоге второй степени). Несмотря на проведение интенсивной терапии может наступить смерть вследствие сердечной, почечной, печёночной недостаточности.
Петехиальная сыпь после рвоты. Петехии — точечные кровоизлияния на коже
Петехии часто выглядят как сыпь, сами пятна представляют собой крошечные проколы, которые могут быть темно-красными или фиолетовыми на светлой коже. На более темных тонах кожи они могут казаться коричневыми.
В большинстве случаев петехии проходят сами по себе в течение нескольких дней после появления.
Характерно, что эти пятна не бледнеют, то есть не становятся светлее при легком нажатии в течение нескольких секунд — это способ определить, является ли какой-либо атипичный кожный признак петехиальной сыпью или нет.
Возможные причины петехий
Петехии возникают, когда крошечные кровеносные сосуды, называемые капиллярами, разрываются. Когда это происходит, кровь просачивается в кожу. Некоторые из условий, которые приводят к появлению петехий:
- Эндокардит — это инфекция слизистой оболочки сердца. Другие признаки включают лихорадку, озноб, усталость, боли в теле и одышку.
- Инфекции — заболевания, вызванные бактериями, такие как острый фарингит со скарлатиной или пятнистая лихорадка. Также вирусные инфекции, такие как цитомегаловирус или хантавирус . Другие признаки инфекции могут включать усталость, лихорадку, боль в горле, опухание желез и миндалин, ломоту в теле, тошноту и рвоту.
- Травмы — повреждение кожи может вызвать петехии. Примеры включают укусы, трение о кожу или даже солнечный ожог.
- Лейкемия — рак крови и костного мозга. Другие признаки этого заболевания могут включать потерю веса, опухшие железы, легкие кровотечения или синяки, носовые кровотечения и ночную потливость.
- Лекарства — петехии могут быть вызваны некоторыми лекарствами, в том числе некоторыми антибиотиками, антидепрессантами и лекарствами, разжижающими кровь.
- Мононуклеоз — вирусная инфекция, также называемая мононуклеозом, распространена среди молодых людей. Часто вызывает утомляемость, головную боль, боль в горле, опухание желез и миндалин и лихорадку.
- Тромбоцитопения — низкий уровень тромбоцитов может вызвать легкие кровоподтеки, кровоточивость носа или десен, кровь в моче или кале, а также желтоватый цвет кожи и глаз.
- Васкулит — воспаление кровеносных сосудов. Также вызывает лихорадку, головную боль, потерю веса и проблемы с нервами (боль, слабость или онемение).
- Вирусные геморрагические лихорадки , такие как лихорадка Эбола и лихорадка денге, затрудняют свертывание крови. Другие симптомы могут включать высокую температуру, легкие синяки или кровотечения, боли в теле и слабость.
- Дефицит витамина С — когда организм не получает достаточного количества витамина С, может развиться цинга. Другие признаки включают опухшие десны, боль в суставах, легкие синяки и одышку.
Как лечат точечные кровоизлияния на коже
Внешний вид пятен является единственным признаком самих петехий
Лечение петехий варьируется в зависимости от причины. При растяжении или травме кожи лечение может не потребоваться.
Если есть более серьезная причина, рекомендуют:
- Антибиотики для лечения бактериальной инфекции.
- Химиотерапия, лучевая терапия, иммунотерапия или трансплантация костного мозга для лечения лейкемии.
- Кортикостероиды для уменьшения отека кровеносных сосудов.
- Препараты, подавляющие иммунную систему.
- Добавки витамина С.
Важные факты о петехиях
- Петехии представляют собой небелеющие красные или пурпурные пятна на коже диаметром менее 2 мм. Они возникают в результате незначительных кровотечений из мельчайших кровеносных сосудов, залегающих под кожей или слизистыми оболочками.
- Точечные кровоизлияния на коже могут быть вызваны различными причинами, в том числе некоторыми лекарствами, травмами, инфекциями и заболеваниями крови.
- Диагностика петехий начинается с тщательного сбора анамнеза и физического осмотра.
- В некоторых случаях петехий может потребоваться дополнительная диагностическая оценка, такая как анализы крови, микробиологические исследования или методы визуализации.
- Лечение петехий направлено на устранение основной причины и может варьироваться от простого наблюдения до интенсивного медицинского лечения.
Отправьте запрос в Букинг Клиник
Оставьте свой телефон и получите официальный ответ клиники на ваш вопрос. Максимум через 2 часа с момента обращения вам перезвонит врач-консультант.
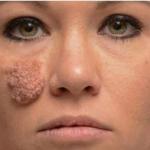
Лопаются капилляры на лице при беременности. Причины нарушения и факторы риска
Изменения стенок сосудов при куперозе с их ломкостью и расширением, из-за чего образуются сосудистые звездочки, покраснение и внешние дефекты, возникают в силу целого ряда причин. Выделяют две группы факторов – внешние и внутренние, влияющие на развитие проблемы. Иногда они причудливо комбинируются между собой.
Среди внутренних факторов можно выделить:
- наличие розацеа, патологии, при которой купероз возникает чаще всего;
- гормональные перестройки в подростковом возрасте, у беременных, при климаксе;
- прием оральных контрацептивов;
- патологии щитовидной железы, яичников, поджелудочной железы, в том числе с применением заместительной терапии гормонами;
- артериальную гипертензию, поражение сосудов атеросклерозом;
- патологии пищеварения, особенно – проблемы печени;
- развитие аутоиммунных патологий, особенно – с наследственным компонентом;
- склеродермию.
При этих патологиях образуются биологически активные соединения, влияющие на сосудистые стенки. Они нарушают их эластичность, приводят к ломкости, расширению, из-за чего сосуды становятся видны невооруженным взглядом.
Среди внешних факторов можно выделить следующие негативные события и воздействия:
- наличие вредных привычек – курения и употребления избыточного объема алкогольных напитков;
- нездоровое питание с избытком кофе, острых блюд, шоколада, горячей пищи;
- резкие перепады температур;
- избыточное воздействие ультрафиолета, солнечных лучей.
При курении нарушается тонус сосудистой стенки, страдает баланс жировых соединений крови, усиливается скорость образования атеросклеротических процессов. Липидные молекулы оседают на стенках сосудов, сужая их просвет. Для того чтобы компенсировать нарушения кровообращения, капиллярная сеть изменяется, стенки капилляров расширяются. Аналогичным образом влияет алкоголь. Он сильно расширяет сосудистые стенки, создает условия для застоя крови, при этом повышая уровень атерогенных липидов плазмы.
Особенно чувствительны к негативным воздействиям люди с тонкой, светлой и аллергичной кожей. У женщин купероз чаще бывает на лице, особенно на носу и щеках, под глазами, у мужчин – на теле.
Лопаются капилляры при рвоте. Причины рвоты с кровью у взрослых
Кровавая рвота возникает по разным причинам, к ним относятся:
- Повреждение пищевода и желудка. Деформирование бывает легким и выглядит как трещины, обширным, когда есть большие ранения слизистой. Причина подобных дефектов – излишнее напряжение, что бывает из-за рвотных позывов, икоты и кашля.
- Если рвота с примесью крови, то можно подозревать и варикоз стенок желудка. Алая кровь рассказывает о недавнем кровотечении. Этот вид кровопотери быстро прекращается и не несет серьезных последствий для здоровья. Рвота с примесью темной крови говорит о продолжительном и замедленном кровотечении, что может давать массу осложнений.
- Язвенные заболевания желудка или же двенадцатиперстной кишки. Такие последствия могут быть, если болезнь в запущенном состоянии.
- Причиной бывают кровотечения разной этиологии в горле и пищеводе.
- Рвота с кровью встречается и при циррозе печени. Такое состояние наблюдается после потребления алкоголя, при этом от повышения давления деформируются оболочки пищевода. Это состояние очень опасное и требует быстрой помощи медработника.
- Кровь из желудка при рвоте может быть и при гастрите, но это явление редкое и в основном проявляется после алкоголя. Кровянистые вкрапления в таком случае незначительные и это состояние быстро проходит.
- Темные сгустки в рвоте свидетельствуют о внутреннем кровотечении. В этом случае требуется срочно вызывать скорую помощь, так как промедление может стоить жизни.
Петехии на лице после рвоты. Петехии
Диденко Владимир Андреевич
Статью проверил доктор медицинских наук
Голубев Михаил Аркадьевич
Петехии – это крошечные, размером менее 3 мм, кровоизлияния, которые появляются на коже в результате повреждения мелких подкожных сосудов. Эти сосуды небольшого диаметра могут быть артериальными или венозными, поэтому цвет петехий, или петехиальных кровоизлияний, может варьироваться от ярко красного до фиолетового. Петехиальные кровоизлияния могут быть единичными или множественными, напоминающими по внешнему виду сыпь. Однако в отличие от элементов сыпи петехии не выступают над поверхностью кожи и не меняют цвет при нажатии на них. Петехии могут быть результатом травмы мельчайших кровеносных сосудов, побочным эффектом приема некоторых лекарственных препаратов или свидетельствовать о серьезных заболеваниях кроветворной системы. Чаще всего к образованию единичных петехий на лице, шее или груди приводит длительное напряжение во время кашля, рвоты, плача у ребёнка или длительных родов у женщин. Образование петехиальных кровоизлияний возможно при занятиях некоторыми видами спорта, например, тяжелой атлетикой. К лекарственным препаратам, прием которых может сопровождаться образованием петехий, прежде всего, относятся аспирин, хинин, индометацин и напроксен. Образование петехий может быть также связано с воспалительным процессом, вызванным различными бактериальными, вирусными или грибковыми инфекциями, такими как:
Цитомегаловирусная инфекция
Заболевания неинфекционной природы также могут быть причиной появления петехиальных кровоизлияний. К ним относятся:
Тромбоцитопеническая пурпура
Лейкемия
Дефицит витамина К
Гемолитический уремический синдром
При появлении петехиальных кровоизлияний, особенно множественных и не имеющих видимой причины, необходимо обязательно обратиться к врачу, поскольку этот симптом может свидетельствовать о развитии серьезного заболевания. Для уточнения диагноза может быть назначено дополнительное обследование и, прежде всего, развернутый клинический анализ крови. Немедленной медицинской консультации требуют множественные петехии, возникшие на фоне высокой температуры и других признаков воспаления, а также появление петехий, которое сопровождается повышенной кровоточивостью слизистых или образованием множественных синяков и кровоподтеков на различных участках тела.
Красные точки вокруг глаз после рвоты. Причины появления красных пятен в глазу
Покраснения в области глаз, кровоизлияния, красные зрачки могут быть связаны с травмами глаз, инфекционными заболеваниями, аллергическими реакциями, синдромом сухого глаза, глазными патологиями, заболеваниями слезных органов. Точную причину способен установить только врач-офтальмолог на очном осмотре или после диагностики зрения. Разберемся с причинами красных точек в глазах более подробно.
Кровоизлияния
Красные точки на склере возможны в результате разрыва мелких капилляров. Под конъюнктивой накапливается кровяной сгусток, который постепенно рассасывается и приобретает все более бледную структуру.
Усталость глаз
Офисные сотрудники не понаслышке знают, что такое усталость глаз и как она проявляется. Долгие часы работы за компьютером приводят к тому, что поверхность глаз высыхает, что может привести к развитию синдрома сухого глаза, неприятного состояния, при котором в глазу возникает ощущение сухости и жжения.
На утомление и сухость глаз влияют и такие факторы, как сухой спертый воздух в помещении, недостаточная увлажненность воздуха, кондиционер. Как правило, признаки покраснения глаз в этих случаях проявляются вечером в конце дня. Устранить неприятные ощущения сухости в этом случае обычно помогают препараты искусственной слезы, которые увлажняют поверхность роговицы. Такие капли содержат в составе гиалуроновую кислоту и другие компоненты, которые помогают восстановить баланс увлажненности роговицы.
Инфекции, воспалительные заболевания глаз
Инфекционные глазные патологии — конъюнктивит, кератит, блефарит и другие заболевания — могут дать такой симптом, как красные точки и пятна в глазах. Разберем каждое заболевание в отдельности.
Конъюнктивит — воспалительное заболевание, которое характеризуется покраснением, слезотечением, зудом и жжением в глазах. Иногда это сопровождается чувством, будто бы в глазу находится инородное тело, как будто на поверхность попала ресничка или соринка.
Кератит — воспалительное заболевание роговицы, внешней оболочки глаза. Как правило, инфекционные патологии подобного рода возбуждают различные грибки, бактерии, патогены. В случае возникновения кератита покраснение локализуется в области роговицы.
Эписклерит — инфекционное заболевание, которое затрагивает обычно область между склерой, соединительной наружной тканью, и конъюнктивой, тканью, покрывающей заднюю поверхность века.
Травмы
Кровоизлияния, покраснения, появление красных точек и пятен может быть обусловлено травматическими повреждениями органа зрения. Дело в том, что в результате этих повреждений кровеносные сосуды начинают расширяться, что грозит их разрывом. А это способно спровоцировать кровоизлияние в области конъюнктивы.
Аллергические реакции
Воздействие аллергенов агрессивной окружающей среды может спровоцировать покраснение глаз, появление красных пятен. Аллергены могут вызывать пищевые продукты, некачественная косметика, загрязненность окружающей среды, реакция на цветение определенных видов растений, цветов.
Заболевания век
Заболевания век и тканей в области конъюнктивы могут вызывать покраснения глаз, «красный зрачок». Обычно к таким заболеваниям относятся блефариты, инфекционные патологии, затрагивающие края век. В офтальмологии данный патологический процесс называют блефароконъюнктивит.
Покраснение глаз также могут вызвать ношение контактных линз или их перенашивание, неправильный уход за линзами. Все дело в том, что на поверхности линз могут скапливаться патогенные бактерии, которые способны спровоцировать инфекционное заболевание глаз.




Написать комментарий