В тазобедренном суставе тормозит разгибание. Общие сведения
- В тазобедренном суставе тормозит разгибание. Общие сведения
- Реберно-позвоночные суставы по строению являются. Реберно-позвоночные суставы
- Поперечный свод стопы укрепляют связки. ВАЖНЫЕ МЫШЦЫ И СВЯЗКИ СТОПЫ. ЛЕЧЕНИЕ ПЛОСКОСТОПИЯ.
- Пяточно-кубовидный сустав по форме является. Суставы стопы
- В опускании лопатки и ключицы участвует мышца. Лопаточно-грудной сустав
- Медиальный кожный нерв предплечья иннервирует. Нервы плеча, предплечья и кисти
- Articulatio cotylica. Строение суставов пояса нижних конечностей
В тазобедренном суставе тормозит разгибание. Общие сведения
Основное движение — разгибание в тазобедренном суставе. Объем движений из максимального сгибания при согнутом колене 130—140°, тем не менее полный объем движения исследуется только при степени 2. При степенях 5, 4 и 3 от исходного положения (установка на 0) объем исследуемого движения составляет тогда только 10—15°. Эта часть является особенно важной для ходьбы.Разгибание в тазобедренном суставе представляет относительно переменный двигательный стереотип, который часто является патологическим или неэкономичным. В принципе, в разгибании в тазобедренном суставе в положении пациента лежа на животе участвуют три группы мышц: ишиокруральные мышцы, большая ягодичная мышца и паравертебральные мышцы спины, которые стабилизируют таз при движении.У некоторых людей большая ягодичная мышца тормозит включение в движение, так что остальные две группы мышц берут на себя всю функцию. Вследствие этого при выполнении движения возникает крутящий момент в люмбосакральном переходе. Для предотвращения этого требуется фиксация, которая действительно закрепляет таз.Мы пальпируем 1-м пальцем область вокруг большого вертела при любом способе движения. Путь скольжения под большим пальцем показывает, что движение действительно происходит в тазобедренном суставе. При внутренней ротации выпрямленной нижней конечности ухудшается функция большой ягодичной мышцы.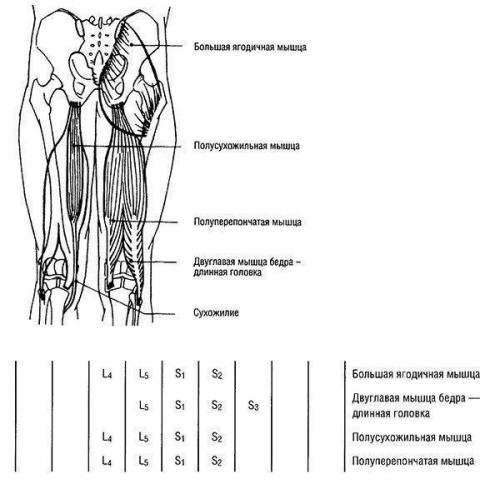 Разгибание тазобедренного сустава Напротив, лучше активизируется мышца при наружной ротации. Поэтому для большей стандартизации всегда соблюдается точное промежуточное положение нижней конечности между внутренней и наружной ротацией.Оценка движения разгибания в тазобедренном суставе и функциональной силы большой ягодичной мышцы важна для патогенетического лечения всего ряда нарушения движений. Поэтому анализ следует проводить как можно точнее.К сожалению, мелкие нюансы слабости мышц не будут определяться только при классической проверке. Поэтому мы используем дополнительные функциональные тесты, которые позволяют более точно определить нарушенный стереотип движения или слабость большой ягодичной мышцы.Это необходимо прежде всего для проверки, при которой исследуемый в положении лежа на животе (только с туловищем до таза) находится на опоре. Неиспытываемая нижняя конечность будет находиться на полу, испытываемая нижняя конечность выпрямлена и как можно выше приподнята.При слабости мышцы пациент поднимает нижнюю конечность вверх до горизонтали и в конечной фазе движения совершает в тазобедренном суставе отведение и наружную ротацию. Ситуация будет более очевидной, если мы совершаем проверку с согнутым коленным суставом.При этих испытаниях не дается никакого сопротивления. В дальнейшем одновременно начинают подъем обеих нижних конечностей без взаимного их соприкосновения, причем обращается внимание как на согласованность сторон при замедленном подъеме (ретардантный феномен), так и на симметрию сторон и сохранение исходного положения нижних конечностей на стороне проверки.При асимметричном поражении лучше поднимается наиболее сильная нога, а заинтересованная пораженная нижняя конечность поднимается ниже, медленнее и резко. Эта проверка является очень важной и поэтому должна проводиться ежедневно.При классических тестах разгибание в тазобедренном суставе должно проводиться при согнутом колене. В противном случае в процессе будут участвовать ишиокруралъные мышцы как сгибающие мышцы коленного сустава для разгибания в тазобедренном суставе, при таких условиях можно оказаться в ловушке. Таблица 1.45. Разгибание тазобедренного сустава
Разгибание тазобедренного сустава Напротив, лучше активизируется мышца при наружной ротации. Поэтому для большей стандартизации всегда соблюдается точное промежуточное положение нижней конечности между внутренней и наружной ротацией.Оценка движения разгибания в тазобедренном суставе и функциональной силы большой ягодичной мышцы важна для патогенетического лечения всего ряда нарушения движений. Поэтому анализ следует проводить как можно точнее.К сожалению, мелкие нюансы слабости мышц не будут определяться только при классической проверке. Поэтому мы используем дополнительные функциональные тесты, которые позволяют более точно определить нарушенный стереотип движения или слабость большой ягодичной мышцы.Это необходимо прежде всего для проверки, при которой исследуемый в положении лежа на животе (только с туловищем до таза) находится на опоре. Неиспытываемая нижняя конечность будет находиться на полу, испытываемая нижняя конечность выпрямлена и как можно выше приподнята.При слабости мышцы пациент поднимает нижнюю конечность вверх до горизонтали и в конечной фазе движения совершает в тазобедренном суставе отведение и наружную ротацию. Ситуация будет более очевидной, если мы совершаем проверку с согнутым коленным суставом.При этих испытаниях не дается никакого сопротивления. В дальнейшем одновременно начинают подъем обеих нижних конечностей без взаимного их соприкосновения, причем обращается внимание как на согласованность сторон при замедленном подъеме (ретардантный феномен), так и на симметрию сторон и сохранение исходного положения нижних конечностей на стороне проверки.При асимметричном поражении лучше поднимается наиболее сильная нога, а заинтересованная пораженная нижняя конечность поднимается ниже, медленнее и резко. Эта проверка является очень важной и поэтому должна проводиться ежедневно.При классических тестах разгибание в тазобедренном суставе должно проводиться при согнутом колене. В противном случае в процессе будут участвовать ишиокруралъные мышцы как сгибающие мышцы коленного сустава для разгибания в тазобедренном суставе, при таких условиях можно оказаться в ловушке. Таблица 1.45. Разгибание тазобедренного сустава  Объем движения будет ограничен напряжением сгибающих мышц тазобедренного сустава (в особенности при согнутом колене) и подвздошно-бедренной связки. Так как сгибатели бедра очень часто бывают укорочены, бедро с голенью должны обязательно пассивно разгибаться.
Объем движения будет ограничен напряжением сгибающих мышц тазобедренного сустава (в особенности при согнутом колене) и подвздошно-бедренной связки. Так как сгибатели бедра очень часто бывают укорочены, бедро с голенью должны обязательно пассивно разгибаться.Реберно-позвоночные суставы по строению являются. Реберно-позвоночные суставы
Основной раздел: Глава 1. Строение суставов
Дополнения к основному разделу:
Сустав головки ребра образуется суставной поверхностью головки ребра и реберными ямками позвонков. Головки от второго до десятого ребра имеют конусовидную форму. Ямки на позвонках состоят из двух частей: меньшей верхней реберной ямки, расположенной в нижней части тела вышележащего позвонка, и большей нижней реберной ямки, пролегающей у верхнего края нижележащего позвонка.
Суставные поверхности реберных ямок позвонков и головок ребер покрыты волокнистым хрящом. В полости суставов второго – десятого ребра находится внутрисуставная связка головки ребра. Она направляется к межпозвоночному диску и делит полость сустава на две камеры.
Суставная капсула здесь тонкая и крепится лучистой связкой головки ребра, которая, в свою очередь, исходит от передней поверхности головки ребра и крепится к выше – и нижележащим позвонкам и межпозвоночному диску.
Реберно‑плечевой сустав образуется сочленением суставной поверхности суставной сумки бугорка ребра с поперечной реберной ямкой поперечных отростков грудных позвонков. Эти суставы присутствуют лишь у десяти верхних ребер. Их суставные поверхности покрыты гиалиновым хрящом. Суставная капсула тонкая и прикрепляется по краю суставных поверхностей. Сустав укрепляется множеством связок:
1. Верхняя реберно‑плечевая связка начинается от нижней поверхности поперечного отростка и крепится к гребню шейки нижележащего ребра.
2. Латеральная реберно‑поперечная связка натягивается между основаниями поперечного и остистого отростков и задней поверхностью шейки нижележащего ребра.
3. Реберно‑поперечная связка располагается между задней поверхностью шейки ребра и передней поверхностью поперечного отростка соответствующего позвонка. Суставы головки и бугра ребра образуют комбинированный сустав. В процессе дыхания движения происходят одновременно в обоих суставах.
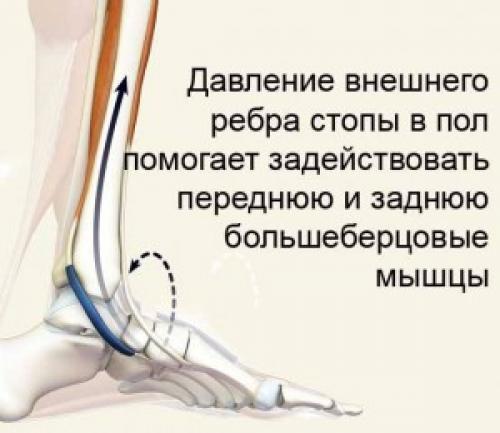
Поперечный свод стопы укрепляют связки. ВАЖНЫЕ МЫШЦЫ И СВЯЗКИ СТОПЫ. ЛЕЧЕНИЕ ПЛОСКОСТОПИЯ.
Стабильность и подвижность в суставах, зависит от трех составляющих - формы костей, от состояния капсулы и связочного аппарата, который соединяет кости, формируя сустав и от мышц которые его окружают.
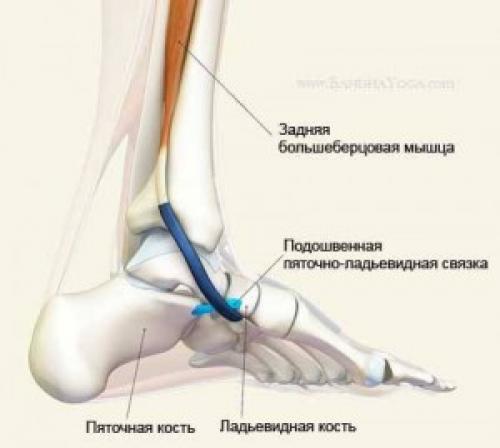
Приобретенное плоскостопие у взрослых связано с ослаблением задней большеберцовой мышцы (m. tibialis posterior ), которое в свою очередь приводит к деградации подошвенной пяточно-ладьевидной связки (lig. calcaneona-viculare plantare) и к порушению костного свода стопы.
В основе приобретенного плоскостопия у взрослых лежит мышечный дисбаланс - ослабленная задняя большеберцовая мышца (m.tibialis posterior) с медиальной стороны, сухожилия которой переходят на подошву и перенапряженная короткая малоберцовая мышца (m.peronaeus brevis), относящаяся к латеральной группе, которая является антагонистом. Этот дисбаланс подвергает излишнему воздействию подошвенную пяточно-ладьевидную связку (lig. calcaneona-viculare plantare), что в конечном итоге приводит к коллапсу медиальной дуги ступни и болезненным ощущениям.
Истинная причина заболевания неизвестна, но следует полагать, что в причине плоскостопия лежит несколько факторов, один из которых, научно-обоснованный, мышечный дисбаланс. В дополнение присутствует жесткость ахиллесова сухожилия и связанных с ним мышц - икроножной и камбаловидной (вытяжение этих мышц может использоваться для профилактики и лечения приобретенного плоскостопия). В большей степени подвержены данному заболеванию женщины, чем мужчины, особенно в районе шестого десятка лет.
Подошвенная пяточно-ладьевидная связка (lig. calcaneona-viculare plantare) соединяет пяточную кость (пятку) с ладьевидной. Форма ладьевидной кости, которая расположена с медиальной стороны в центре ступни, напоминает по форме лодку. Эта связка важный стабилизатор медиальной продольной дуги ступни.
Ключевой мышцей, осуществляющей поддержку подошвенной пяточно-ладьевидной связки, является задняя большеберцовая мышца. Эта мышца берет начало от межкостной перепонки на уровне 2/3 высоты задних частей малоберцовой и большеберцовой костей. Пройдя под подошвенной пяточно-ладьевидной связкой, задняя большеберцовая мышца разбивается на два пучка; одна часть крепится к бугристости ладьевидной кости, а другая снова делится на пучки, которые крепятся ко второй по четвертую метатарзальным костям и ко второй клиновидной кости.
Основная функция задней большеберцовой мышцы супинировать ступню (разворачивать подошву вовнутрь), также помогает приводить ногу и сгибать в голеностопном суставе.
Эта мышца важный стабилизатор средней части стопы во время ходьбы, когда пятка вверху. Передняя большеберцовая мышца (m.tibialis anterior ), которая проходит медиально в районе середины ступни, помогает разворачивать подошву вовнутрь (супинировать).
Антагонистом задней большеберцовой мышцы cлужит короткая малоберцовая мышца (m.peronaeus brevis), которая начинается от нижней половины латеральной поверхности малоберцовой кости и от межмышечной перегородки голени, направляется вниз и идёт около сухожилия длинной малоберцовой мышцы. Обогнув сзади латеральную лодыжку, сухожилие направляется вперёд по наружной стороне пяточной кости и прикрепляется к бугристости V плюсневой кости. В ее функцию входит сгибать и пронировать ступню (разворачивать подошву наружу), опуская её медиальный и приподнимая латеральный край, а также отводить стопу. Она помогает стабилизировать поперечный свод стопы.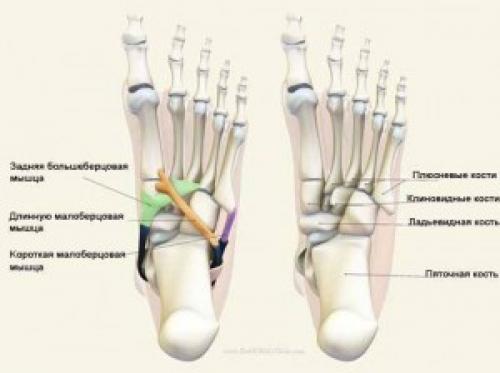

Пяточно-кубовидный сустав по форме является. Суставы стопы
2. В сочленениях между костями предплюсны, articulationes intertarseae, различают 4 сустава:
А. Подтаранный сустав, art. subtalaris , образован задними суставными поверхностями таранной и пяточной костей, представляющими в общем отрезки цилиндрической поверхности.
Б. Таранно-пяточно-ладьевидный сустав, art. talocalcaneonavicular, лежит кпереди от подтаранного и составляется из почти шаровидной головки таранной кости, соответствующей ей суставной впадины, образованной ладьевидной костью, суставной фасеткой на sustentaculum tali пяточной кости и lig. calcaneonaviculare plantare , заполняющей промежуток между sustentaculum и задним краем os naviculare и содержащей в своей толще слой волокнистого хряща, fibrocartilago navicularis .
Суставная капсула с тыльной стороны укреплена lig. talonaviculare и с подошвенной стороны lig. canacaneonaviculare plantare .
Между обоими названными суставами проходит костный канал — sinus tarsi , в котором залегает крепкая связка, lig. talocalcaneum interosseum , протягивающаяся между таранной и пяточной костями.
Дополнительно рекомендуем: Объем движений в подтаранном суставе в норме - схема-рисунок
В. Пяточно-кубовидный сустав, art. calcaneocuboidea, образован обращенными навстречу друг другу суставными поверхностями пяточной и кубовидной костей. Он принимает участие в движениях подтаранного и таранно-пяточно-ладьевидного сочленений, увеличивая их объем. Art. calcaneocuboidea вместе с соседним с ним art. talonavicular описывается также под общим именем поперечного сустава предплюсны, art. tarsi transversa.
Кроме связок, укрепляющих art. calcaneocuboidea и art. talonavicularis в отдельности, поперечный сустав имеет еще общую обоим сочленениям связку, весьма важную по своему практическому значению. Это lig. bifurcatum — связка, которая задним своим концом берет начало на верхнем краю пяточной кости и затем разделяется на две части, из которых одна, lig. calcaneonaviculare, прикрепляется к заднелатеральному краю ладьевидной кости, а другая, lig. calcaneocuboideum, прирастает к тыльной поверхности кубовидной кости. Эта короткая, но крепкая связка является «ключом» поперечного сустава, так как только путем ее перерезки можно достигнуть широкого расхождения суставных поверхностей при операции вычленения стопы в названном суставе.
В опускании лопатки и ключицы участвует мышца. Лопаточно-грудной сустав
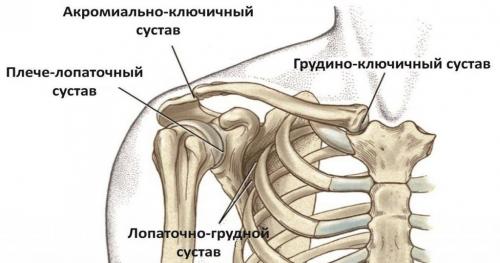
Лопаточно-грудной «сустав» (ЛГС) не является истинным суставом, поскольку у него отсутствуют типичные характеристики анатомических суставов.
Является подвижным сочленением лопатки и грудной клетки и зависит от согласованности с двумя анатомическими суставами: акромиально-ключичным суставом (АКС) и грудино-ключичным суставом (ГКС).
ГКС и АКС являются взаимозависимыми с ЛГС, поскольку лопатка крепится акромионом к латеральному концу ключицы посредством АКС; ключица, в свою очередь, прикрепляется к осевому скелету через рукоятку грудины с помощью ГКС.
Любое движение лопатки относительно грудной клетки должно приводить в движение либо АКС, либо ГКС, либо оба эти сустава. Таким образом, функционально ЛГС является частью истинной закрытой цепи, включающей АКС, ГКС и грудную клетку.
Положение покоя/нейтральное положение лопатки
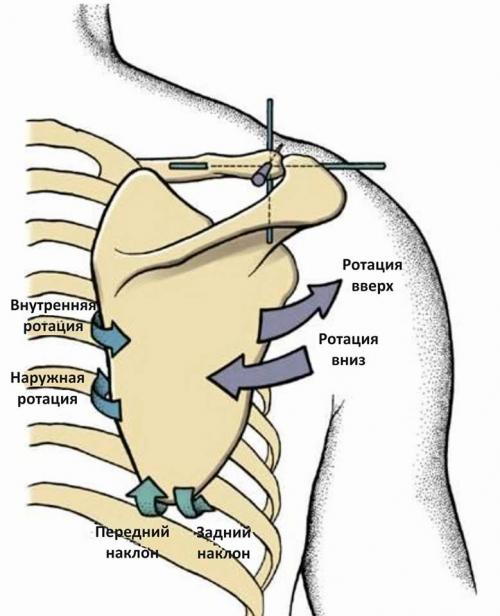
Нормальное физиологичное положение лопатки – по задней стороне грудной клетки, приблизительно на расстоянии 5 см от срединной линии, между вторым и седьмым рёбрами (в зависимости от размера, лопатка может занимать расстояние от остистого отростка Тh2 позвонка до остистого отростка Тh7/ Т9 позвонка), а её медиальный край расположен приблизительно на расстоянии 6 см латерально от позвоночника.
Обычно лопатка ротирована кнутри на 30°-45°; наклонена кпереди приблизительно на 10°-20° и ротирована кверху на 10°-20°. Величина ротации лопатки вверх рассчитывается относительно «продольной» оси, расположенной перпендикулярно оси, начинающейся от ости лопатки и идущей в вертикальном направлении к АКС.
Этот и другие вопросы будут подробно разбираться на семинаре «Диагностика и терапия проблем плече-лопаточного комплекса».
В случае, если медиальный (позвоночный) край лопатки принимается за ось отсчёта, величина ротации вверх в положении покоя в норме составляет 2°-3° по отношению к вертикальной оси. Несмотря на наличие критериев «нормального» положения лопатки, у здоровых людей можно наблюдать существенные различия в положении лопатки в покое.
Положение открытия/закрытия сустава
Поскольку ЛГС не является истинным суставом, он не имеет капсулярного паттерна и положения закрытия.
Положение покоя
Положение покоя (нейтральная позиция) данного сустава соответствует нейтральной позиции АКС, а именно: рука вдоль туловища.
Функция лопаточно-грудного сустава
Возможные движения лопатки
Движения в лопаточно-грудном суставе являются важным элементом кинематики плеча. Большой объём движений в плечевом суставе возможен благодаря большому движению в ЛГС.
Наблюдение и измерение индивидуальных движений в ГК и АК суставах является более трудноосуществимым чем измерение и наблюдение за движениями лопатки относительно грудной клетки. В связи с этим значительно чаще оценивают положение и количественно измеряют движения в ЛГ суставе, чем в ГК и АК суставах, от которых в свою очередь зависят движения в ЛГ суставе.
Медиальный кожный нерв предплечья иннервирует. Нервы плеча, предплечья и кисти
Мышечно-кожный нерв берет начало от латерального пучка, отдает свои ветви плечеклювовидной, двуглавой и плечевой мышцам. Отдав ветви локтевому суставу, нерв спускается как латеральный кожный. Он иннервирует часть кожи предплечья. Срединный нерв образуется путем слияния двух корешков из латерального и медиального пучков на передней поверхности подмышечной артерии. Первые ветви нерв отдает локтевому суставу, затем, опускаясь ниже, — передним мышцам предплечья. На ладони подладонным апоневрозом срединный нерв делится на конечные ветви, которые иннервируют мышцы большого пальца, кроме мышцы, приводящей большой палец кисти. Срединный нерв иннервирует также суставы запястья, первые четыре пальца и часть червеобразных мышц, кожу тыльной и ладонной поверхности. Локтевой нерв начинается от медиального пучка плечевого сплетения, идет вместе с плечевой артерией по внутренней поверхности плеча, где ветвей не дает, затем огибает медиальный надмыщелок плечевой кости и переходит на предплечье, где в одноименной борозде идет вместе с локтевой артерией. На предплечье он иннервирует локтевой сгибатель кисти и часть глубокого сгибателя пальцев. В нижней трети предплечья локтевой нерв делится на тыльную и ладонную ветви, которые затем переходят на кисть. На кисти ветви локтевого нерва иннервируют мышцу, приводящую большой палец, все межкостные мышцы, две червеобразные мышцы, мышцы мизинца, кожу ладонной поверхности на уровне V пальца и локтевого края IV пальца, кожу тыльной поверхности на уровне V, IV и локтевой стороны III пальцев. Медиальный кожный нерв плеча выходит из медиального пучка, отдает ветви коже плеча, сопровождает плечевую артерию, соединяется в подмышечной ямке с латеральной ветвью II, а иной раз и III межреберных нервов. Медиальный кожный нерв предплечья также является ветвью медиального пучка, иннервирует кожу предплечья. Лучевой нерв берет начало от заднего пучка плечевого сплетения, является самым толстым нервом. На плече в плечемышечном канале проходит между плечевой костью и головками трехглавой мышцы, отдает мышечные ветви к этой мышце и кожные — к задней поверхности плеча и предплечья. В латеральной борозде локтевой ямки делится на глубокую и поверхностную ветви. Глубокая ветвь иннервирует все мышцы задней поверхности предплечья (разгибатели), а поверхностная идет в борозде вместе с лучевой артерией, переходит на тыл кисти, где иннервирует кожу 2 1/2 пальца, начиная от большого. Передние ветви грудных спинномозговых нервов (ThI– ThXII), 12 пар, идут в межреберных промежутках и называются межреберными нервами. Исключение составляет передняя ветвь XII грудного нерва, которая проходит под XII ребром и называется подреберным нервом. Межреберные нервы идут в межреберных промежутках между внутренней и наружной межреберными мышцами и не образуют сплетений. Шесть верхних межреберных нервов с двух сторон доходят до грудины, а пять нижних реберных нервов и подреберный нерв продолжаются на переднюю стенку живота. Передние ветви иннервируют собственные мышцы груди, участвуют в иннервации мышц передней стенки брюшной полости и отдают передние и боковые кожные ветви, иннервируя кожу груди и живота. Рис. 18. Нервы плеча, предплечья и кисти: А — нервы плеча: 1 — медиальный кожный нерв плеча и медиальный кожный нерв предплечья, 2 — срединный нерв; 3 — плечевая артерия; 4 — локтевой нерв; 5 — двуглавая мышца плеча (дистальный конец), 6 — лучевой нерв; 7 — плечевая мышца; 8 — мышечно-кожный нерв; 9 — двуглавая мышца плеча (проксимальный конец); Б — нервы предплечья и кисти: 1 — срединный нерв; 2 — круглый пронатор (пересечен); 3 — локтевой нерв; 4 — глубокий сгибатель пальцев; 5 — передний межкостный нерв; 6 — тыльная ветвь локтевого нерва; 7 — глубокая ветвь локтевого нерва; 8 — поверхностная ветвь локтевого нерва; 9 — квадратный пронатор (пересечен); 10 — поверхностная ветвь лучевого нерва; 11 — плечелучевая мышца (пересечена); 12 — лучевой нерв No related posts.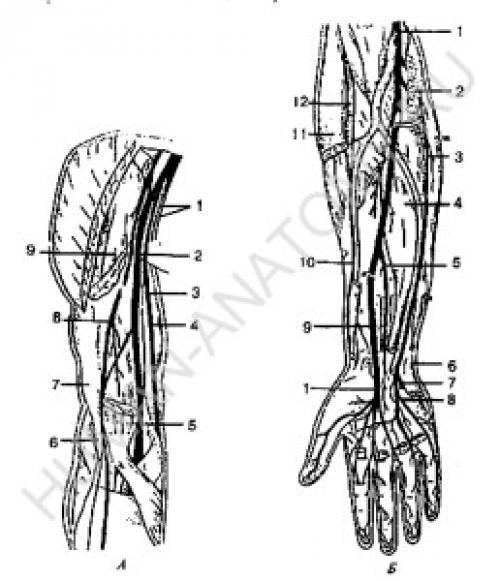
Articulatio cotylica. Строение суставов пояса нижних конечностей
Крестцово-подвздошный сустав (articulatio sacroiliaca) образован ушковидными суставными поверхностями крестца и тазовой кости. Крестцово-подвздош-ный сустав относится к плоским суставам.
Суставная капсула сустава очень прочная и сильно натянута, сращена с надкостницей, спереди укреплена передними (ligg. sacroiliaca anteriora), а сзади – межкостными (ligg. sacroiliaca interossea) и задними крестцово-подвздошными связками (ligg. sacroiliaca posteriora).
Лобковый симфиз (symphisis pubica) соединяет правую и левую лобковую кости. Симфизальные поверхности лобковых костей покрыты хрящом и сращены за счет межлобкового диска (discus interpubicus). Симфиз укреплен верхней лобковой связкой (lig. pubicum superior) и (снизу) дугообразной связкой лобка (lig. ar-cuatum pubis), которая занимает вершину подлобко-вого угла (angulus). Нижние ветви лобковых костей, ограничивающие подолобковый угол, образуют лобковую дугу (arcus pubis).
Тазовые кости соединены с крестцом с помощью крестцово-бугорной связки (lig. sacrotuberale), продолжением которой является таз. Крестец и тазовые кости, соединяясь с помощью крестцово-подвздош-ных суставов и лобкового симфиза, образуют таз (pelvis).
Таз делят на два отдела: верхний (большой таз (pelvis major)) и нижний (малый таз (pelvis minor)).
Тазобедренный сустав (articulatio coxae) относится к разновидности шаровидных суставов – чашеобразному типу (articulatio cotylica).
Кости голени, как и кости предплечья, соединены с помощью прерывных и непрерывных соединений.
К прерывным соединениям относится межберцовый сустав (articulatio tibiofibularis), образованный малоберцовой суставной поверхностью большеберцовой кости и суставной поверхностью головки малоберцовой кости.
К непрерывным соединениям относятся межкостная перепонка голени (membrana interossea cruris) и межберцовый синдесмоз (syndesmosis tibiofibularis).
Голеностопный сустав (articulatio talocruralis) является блоковидным суставом.
Стопа состоит из 12 костей, обладающих малой подвижностью. В стопе выделяют один поперечный и пять продольных сводов.
Таранно-пяточно-ладьевидный сустав (articulatio ta-localcaneonavicularis) образован двумя суставами: подтаранным (articulatio subtalaris) и таранно-ладье-видным (articulatio talonavicularis).
Пяточно-кубовидный сустав (articulatio calcaneocu-boidea) относится к седловидным суставам.
Клиноладьевидный сустав (articulatio cuneonavicula-ris) относится к плоским суставам.
Сустав Лисфранка, или предплюсне-плюсневые суставы (articulationes tarsometatarsales), относится к плоским суставам;
Межплюсневые суставы (articulationes intermetatar-sales) образованы обращенными друг к другу поверхностями оснований плюсневых костей.
Плюснефаланговые суставы (articulationes metatar-sophalangeales) образованы головками плюсневых костей и основаниями проксимальных фаланг пальцев.
Межфаланговые суставы стопы (articulationes in-terphalanges pedis) относятся к блоковидным суставам.





Написать комментарий