Анатомия фаланги пальцев рук. Особенности строения
Анатомия фаланги пальцев рук. Особенности строения
Нормальное функционирование конечностей обеспечивается костной тканью, мышцами, сухожилиями, соединительными и некоторыми другими тканями. Основанием являются сочлененная группа костей, в которую входит:
- Ладьевидная кость. Называется также запястьем, относится к первому ряду, соединяется с костью-трапеций, относящейся к большому пальцу и с трапециевидной.
- Трапециевидная кость. Относится к дистальному ряду, сочленяется с пястной.
- Пястная кость. От запястья отходят пять трубчатых костей, соответствующих каждому пальцу. Пястная кость имеет изогнутую форму тела, головка шаровидная, основание или конец более утолщенное.
- Проксимальная фаланга. Трубчатая кость, обозначающая основание скелета пальца или его конец.
- Средняя фаланга. Тело или средняя часть.
- Дистальная фаланга или блок. На конце сформирована ногтевая фаланга.
Помните!
Строение указательного пальца, в частности, его костная система, идентичная и другим пальцам за исключение большого, который имеет только две фаланги.Функциональность обеспечивается не только скелетным основанием, но и мышцами, основное назначение которых включает не только сгибание и разгибание, но и отклонение, круговые и другие движения. Из основных можно выделить мышцы поверхностного сгибателя пальцев, разгибатель указательного или мышца предплечья задней группы. Также есть более мелкие мышцы, а также сухожилия, которые относятся к соединительной ткани или к части малорастяжимых мышц, их продолжений.
Кровоснабжение кисти осуществляется двумя крупными венами – лучевой и локтевой, которые со стороны ладони объединяются в своеобразные дуги. Их принято называть глубокой и поверхностной, от них отходят ветви к каждому пальцу, включая указательный. Также организована тыльная дуга, от которой также отходят кровоснабжающие ветви. Иннервация включает ответвления срединного нерва, лучевого и локтевого.
Строение большого пальца руки. Суставы и связки
Связочный аппарат скрепляет все косточки кисти вместе и представлен связками :
- межсуставными,
- коллатеральными,
- ладонными,
- тыльными.
Строение ладони и большого пальца устроено так, что связки и сухожилия ладонной стороны развиты сильнее, чем тыльные . Тыльные соединяют кости запястья между собой и с пястными костями, удерживают суставы в физиологической норме во время движения, защищают от травм, придают упругость, гибкость кисти руки.
Межкостные связки расположены между отдельными костями на латеральной, медиальной, тыльной и ладонной поверхностях запястья . Большее число связок прикреплено к головчатой кости. Боковая лучевая и локтевая, тыльная и ладонная лучезапястная, а также межзапястные связки удерживают лучезапястный сустав от чрезмерных движений.
Особая связка — удерживатель сгибателей, расположенная на лучевой и локтевой стороне ладонной поверхности , закрывает канал запястья, через который проходят сухожилия сгибателей пальцев, сосуды и срединный нерв.
Связки кисти руки расположены в разном направлении — дугообразно, поперечно и радиально, создают толстый фиброзный слой . Прочность и эластичность связкам обеспечивают плотные волокна соединительной ткани. При повышенном физическом усилии связки кисти могут подвергнуться растяжению, но разрывы происходят редко.
Суставы кисти :
- Среднезапястный сустав — соединяет верхний и нижний ряды косточек запястья, формируя отдельную капсулу. Поверхность сустава имеет неправильную форму. Полулунная кость имеет важное значение оси в этой структуре — вокруг нее совершаются ограниченные движения, стабильность обеспечивают связки.
- Лучезапястный сустав — имеет форму эллипса, образован лучевой костью и мелкими косточками первого проксимального ряда запястья — трехгранной, полулунной и ладьевидной, которые со стороны запястья покрыты сплошной гиалиновой пластиной, образуя единую суставную поверхность. Сустав укреплен со всех сторон связками, обеспечивает круговое вращение, сгибание и разгибание кисти.
- Запястно-пястные суставы — соединяют дистальный ряд костей запястья с основаниями пястных костей, имеют плоскую форму. Малоподвижны из-за хорошо развитых связок. Сустав большого пальца имеет седловидную форму — образован основанием первой пястной и многоугольной костью, совершает отведение, приведение, противопоставление, круговое и обратное движение. Большой палец противопоставлен всем остальным, благодаря этому возрастает объем хватательных движений кисти.
- Пястно-фаланговые суставы — образованы головками пястных костей и основаниями фаланг пальцев, имеют шаровидную форму и три перпендикулярных друг другу оси вращения, вокруг которых выполняется разгибание и сгибание, отведение и приведение, а также круговые движения. Суставы укреплены коллатеральными связками, расположенными по бокам, и удерживают фаланги пальцев. Ладонные связки, переплетаясь с волокнами глубокой поперечной связки, препятствуют расхождению в разные стороны головок пястных костей.
- Межфаланговые суставы — шаровидной формы с разгибательной и сгибательной функцией, соединяют косточки пальцев между собой, помогая удерживать предметы. На четвертых пальцах руки по два сустава, большой палец имеет один межфаланговый сустав, противопоставлен остальным, служит для прижимания к ладони и надежного удержания предметов, головка фаланги имеет блоковидную форму, посередине — вогнутость, основание следующей фаланги имеет две неглубокие, покрытые гиалиновым хрящом поверхности с центральным гребнем посередине.
Раздроблена фаланга пальца. Лечение перелома пальца руки
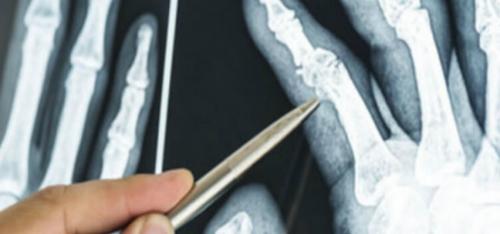
- Прикладывайте лед, накладывайте тугую повязку и приподнимайте поврежденное место. Снижайте отек и боль с помощью льда, сжимающей повязки и поднятия пальца. Чем быстрее после травмы вы примените эти методы первой помощи, тем лучше. Не забудьте также зафиксировать поврежденный палец.
- Прикладывайте к пальцу лед. Обмотайте тонким полотенцем пакет с замороженными овощами или льдом и осторожно приложите его к пальцу, чтобы снизить отек и боль. Прикладывайте ледяной компресс сразу после травмы не дольше чем на 20 минут за один раз.
- Сожмите поврежденное место. Аккуратно, но достаточно туго перемотайте палец мягким эластичным бинтом , чтобы снизить отек и зафиксировать место перелома. При первом посещении врача узнайте, рекомендуется ли накладывать повязку, чтобы снизить отек и закрепить поврежденный палец.
- Приподнимайте руку. По возможности старайтесь держать поврежденный палец выше уровня сердца. Например, можно с ногами садиться на диван и класть руку с поврежденным пальцем на спинку дивана.
- Постарайтесь также не использовать поврежденный палец для повседневных действий, пока не проясните этот вопрос с врачом.

- Узнайте у доктора, необходима ли вам шина . На сломанные пальцы иногда накладывают шины, чтобы обездвижить их и предотвратить дальнейшие повреждения.
- Вид шины зависит от того, какой палец поврежден. При легких переломах можно привязать палец к соседнему, чтобы обездвижить его.
- Дорсальная выступающая из-за пальца шина не дает ему изгибаться назад. С помощью мягкой шины можно слегка пригнуть палец к ладони и осторожно закрепить его на месте мягким бинтом .
- Жесткая алюминиевая шина в виде латинской буквы U не дает пальцу растянуться. Она размещается позади поврежденного пальца и жестко фиксирует его.
- В более серьезных случаях врач может наложить неподвижную шину из стекловолокна, которая простирается от пальца за запястье. Такая шина напоминает миниатюрную гипсовую повязку для пальца.
- Узнайте у врача, не требуется ли операция. Операция может понадобиться для правильного залечивания и срастания кости в том случае, если обычные методы фиксации и лечения оказываются неэффективными. Как правило, операции применяются при более сложных переломах, для которых недостаточно одной фиксации пальца.
- Операции требуются при сложных, открытых и нестабильных переломах, подвижных костных фрагментах или опасности для сустава , то есть в тех случаях, когда необходимо вернуть кости на место, чтобы они правильно срослись.
- Продолжайте наблюдаться у врача или соответствующих специалистов.После постановки диагноза и определения лечения врач может назначить повторный визит через несколько недель. Через 1-2 недели врач может сделать еще один рентгеновский снимок, чтобы определить, как продвигается лечение. Посещайте врача, чтобы он мог наблюдать за ходом лечения.
- Если по ходу лечения у вас возникнут какие-либо вопросы, свяжитесь со своим лечащим врачом.
- Будьте готовы к возможным осложнениям. Как правило, при надлежащем лечении переломы пальцев очень хорошо заживают в течение 4-6 недель. И хотя риск осложнений при переломе пальца минимален, лучше все же знать об их опасности:
- Образование рубцовой ткани вокруг перелома может привести к ригидности сустава. С этой проблемой можно справиться посредством физиотерапии , которая позволит укрепить мышцы пальца и уменьшить рубцовую ткань.
- При залечивании фаланга пальца может повернуться, что приводит к деформации кости и мешает правильному захвату. В этом случае может потребоваться хирургическая операция.
- Два фрагмента сломанной кости могут не срастись как следует, что способно привести к постоянной нестабильности в месте перелома. Это называется “несращением” кости.
- При рваных ранах в месте перелома и их недостаточной очистке перед операцией может возникнуть кожная инфекция.

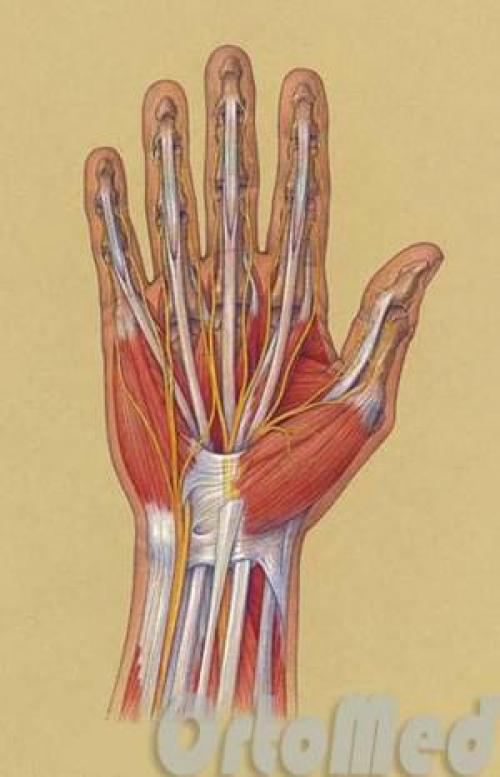
Анатомия кисти сухожилия. Анатомия сухожилий сгибателей
Сухожилия сгибателей делятся на поверхностные и глубокие. Сухожилия поверхностных сгибателей прикрепляются к средним фалангам, а сухожилия глубоких сгибателей – к дистальным (ногтевым). Все сухожилия расположены в каналах, в которых они скользят. Когда мышцы сокращаются, сухожилия тянут за собой соответствующие фаланги и происходит сгибание пальцев. Эти мышцы расположены на предплечье.
Сухожилия на тыльной стороне кисти и предплечья известны как сухожилия разгибателей.
Сухожилия сгибателей удерживаются в каналах кольцевидными связками. Это обусловливает плавное сгибание без натяжения кожи.
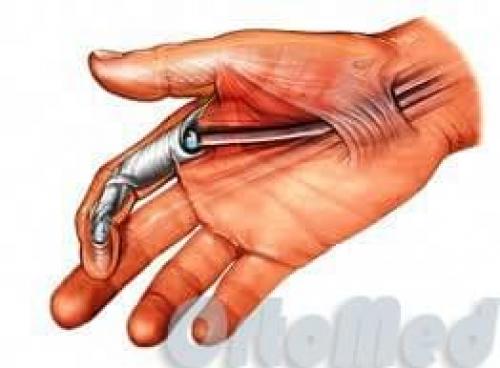
Поврежденные сухожилия на предплечье, на запястье, на ладони или на пальце характеризуются невозможностью сгибания.
Сухожилия можно очень легко повредить ввиду того, что они расположены очень близко к поверхности кожи. И довольно неглубокая рана кисти, скорее всего, будет с повреждением сухожилий сгибателей.
Сухожилия постоянно находятся под напряжением от своих мышц. Если сухожилие повреждено то сокращенная мышца тянет за собой проксимальный конец (который ближе к предплечью). Поврежденные концы расходятся далеко друг от друга, что делает невозможным самостоятельное их сращение.
Очень важно сшить концы сухожилия в первые несколько дней после травмы, иначе изменения оболочек и самих сухожилий будут необратимы и понадобится двух этапная пластика, которая может занять от 4 до 6 месяцев лечения.
Так как нервы, сосуды на кисти и предплечье находятся рядом с сухожилиями, неглубокое ранение может привести к их повреждению. Повреждение нерва приведет к онемение на одной или обеих сторонах пальца, но повреждение обеих пальцевых артерии приведет к более серьезным последствиям - резкой ишемии пальца (отсутствие кровоснабжения), что может стать причиной некроза пальца. Это требует, конечно, немедленной операции – реваскуляризации пальца (сшивание сосудов).
Фаланги пальцев ног. Анатомия суставов пальцев ног
 Пальцы ног состоят из трех фаланг, за исключением первого пальца, который состоит всего из двух. Фаланга, сочленяющаяся с головками плюсневых костей, называется проксимальной ( ближней ). Наиболее далеко расположенная фаланга называется дистальной ( дальней ). Фаланга, располагающаяся между проксимальной и дистальной фалангой, называется промежуточной. Фаланги пальцев представляют собой тонкие трубчатые кости. На подошвенной стороне дистальных фаланг располагается бугристость, которая является местом прикрепления связок и сухожилий. К плюснефаланговому суставу сбоку прилегает сесамовидная кость. Суставы пальцев стопы бывают двух видов – плюснефаланговые и межфаланговые. Плюснефаланговые суставы образованы суставными поверхностями головок плюсневых костей и оснований проксимальных фаланг. По форме они классифицируются как шаровидные, поэтому они могут совершать все три вида движений – сгибание, боковое смещение и незначительное вращение вокруг собственной оси. Лишь плюснефаланговый сустав большого пальца является блоковидным, поэтому в нем допускается только сгибание и разгибание. Суставные капсулы состоят из плотной оформленной соединительной ткани и прикрепляются по краям суставных поверхностей обеих костей. Подошвенная поверхность капсул более плотная за счет укрепляющих ее подошвенных связок. По бокам данная капсула укрепляется коллатеральными связками. Межфаланговые суставы образованы суставными поверхностями головок ближе расположенных фаланг и оснований далее расположенных фаланг. По форме они все являются блоковидными и позволяют производить лишь сгибание и разгибание. Суставные капсулы прикрепляются к краям суставных поверхностей и являются более тонкими, чем в плюснефаланговых суставах. Снизу и по бокам капсула также укрепляется подошвенными и коллатеральными связками. Отдельного внимания заслуживает описание суставного хряща, суставной капсулы и синовиальной жидкости, поскольку благодаря особенностям их строения поддерживается стабильность работы всего сочленения. Суставной хрящ состоит из клеток под названием хондроциты и молодых их форм – хондробластов. Вышеупомянутые клетки выделяют в межклеточную жидкость особые вещества ( протеогликаны, гликопротеины, хондроитина сульфат и др. ), которые придают хрящевой ткани упругость. Еще одной особенностью суставного хряща является смешанный принцип питания. Таким образом, хрящевая ткань получает питательные вещества из капиллярной сети, расположенной в подхрящевой основе, а также из синовиальной жидкости. Благодаря особому строению суставные хрящи выполняют амортизационную роль, а также уменьшают силу трения в суставах. Суставная капсула представляет собой двухслойную оболочку, покрывающую сустав. Внутренний слой называется синовиальной оболочкой и состоит из многослойного призматического эпителия, синтезирующего синовиальную жидкость. Наружный слой состоит из плотной оформленной соединительной ткани, которая отличается высокой устойчивостью к механической нагрузке. Синовиальная жидкость содержит аминокислоты и, которые посредством диффузии проникают в толщу хряща и питают его. Кроме того, синовиальная жидкость смазывает суставные поверхности, значительно улучшая их взаимное скольжение.
Пальцы ног состоят из трех фаланг, за исключением первого пальца, который состоит всего из двух. Фаланга, сочленяющаяся с головками плюсневых костей, называется проксимальной ( ближней ). Наиболее далеко расположенная фаланга называется дистальной ( дальней ). Фаланга, располагающаяся между проксимальной и дистальной фалангой, называется промежуточной. Фаланги пальцев представляют собой тонкие трубчатые кости. На подошвенной стороне дистальных фаланг располагается бугристость, которая является местом прикрепления связок и сухожилий. К плюснефаланговому суставу сбоку прилегает сесамовидная кость. Суставы пальцев стопы бывают двух видов – плюснефаланговые и межфаланговые. Плюснефаланговые суставы образованы суставными поверхностями головок плюсневых костей и оснований проксимальных фаланг. По форме они классифицируются как шаровидные, поэтому они могут совершать все три вида движений – сгибание, боковое смещение и незначительное вращение вокруг собственной оси. Лишь плюснефаланговый сустав большого пальца является блоковидным, поэтому в нем допускается только сгибание и разгибание. Суставные капсулы состоят из плотной оформленной соединительной ткани и прикрепляются по краям суставных поверхностей обеих костей. Подошвенная поверхность капсул более плотная за счет укрепляющих ее подошвенных связок. По бокам данная капсула укрепляется коллатеральными связками. Межфаланговые суставы образованы суставными поверхностями головок ближе расположенных фаланг и оснований далее расположенных фаланг. По форме они все являются блоковидными и позволяют производить лишь сгибание и разгибание. Суставные капсулы прикрепляются к краям суставных поверхностей и являются более тонкими, чем в плюснефаланговых суставах. Снизу и по бокам капсула также укрепляется подошвенными и коллатеральными связками. Отдельного внимания заслуживает описание суставного хряща, суставной капсулы и синовиальной жидкости, поскольку благодаря особенностям их строения поддерживается стабильность работы всего сочленения. Суставной хрящ состоит из клеток под названием хондроциты и молодых их форм – хондробластов. Вышеупомянутые клетки выделяют в межклеточную жидкость особые вещества ( протеогликаны, гликопротеины, хондроитина сульфат и др. ), которые придают хрящевой ткани упругость. Еще одной особенностью суставного хряща является смешанный принцип питания. Таким образом, хрящевая ткань получает питательные вещества из капиллярной сети, расположенной в подхрящевой основе, а также из синовиальной жидкости. Благодаря особому строению суставные хрящи выполняют амортизационную роль, а также уменьшают силу трения в суставах. Суставная капсула представляет собой двухслойную оболочку, покрывающую сустав. Внутренний слой называется синовиальной оболочкой и состоит из многослойного призматического эпителия, синтезирующего синовиальную жидкость. Наружный слой состоит из плотной оформленной соединительной ткани, которая отличается высокой устойчивостью к механической нагрузке. Синовиальная жидкость содержит аминокислоты и, которые посредством диффузии проникают в толщу хряща и питают его. Кроме того, синовиальная жидкость смазывает суставные поверхности, значительно улучшая их взаимное скольжение.Кисть руки. Кисть
I
(manus)
дистальный отдел верхней конечности, обладающий сложной чувствительной и двигательной функциями. Границей между Предплечье м и К. является линия лучезапястного сустава ( Лучезапястный сустав ) , расположенная на 1 см выше линии между шиловидными отростками лучевой и локтевой костей.
В кисти различают ладонную и тыльную поверхности и три части: запястье, пясть и пальцы. Кости запястья расположены в два ряда. Первый, проксимальный, ряд (считая от лучевого края) составляют ладьевидная, полулунная, трехгранная и гороховидная кости ( рис. 1 ); второй, дистальный, ряд — большая и малая многоугольные, головчатая и крючковидная кости. Оба ряда костей запястья сочленяются друг с другом, а также с соседними костями, образуя лучезапястный, межзапястный и запястно-пястный суставы ( рис. 2 ), которые вместе с дистальным лучелоктевым и межзапястными сочленениями функционируют как единый кистевой сустав. В нем возможны такие движения, как ладонное сгибание до 90°, тыльное сгибание до 70°, лучевое отведение до 30° и отведение кисти в локтевую сторону до 40°.
Пясть (metacarpus) состоит из 5 трубчатых костей ( рис. 3 ), образующих с основными фалангами пальцев пястно-фаланговые суставы. Эти суставы имеют шаровидную форму, обеспечивают сгибание, разгибание, отведение и приведение пальцев.
Костную основу пальцев составляют три фаланги: основная, средняя и ногтевая (кроме 1 пальца, где нет средней фаланги). Между ними имеются блоковидные межфаланговые суставы, в которых возможно сгибание фаланг (амплитудой около 90°). Различают дистальный и проксимальный межфаланговые суставы II—V пальцев.
Кожа на ладонной поверхности К. и пальцев значительно толще, чем на тыльной. В ней содержатся потовые железы, а также сконцентрировано большое число осязательных телец (телец Мейсаера) и нервных окончаний, обеспечивающих высокую чувствительность и специфическое чувство осязания.
Подкожная клетчатка ладони плотная. Ладонный апоневроз особенно хорошо развит в середине ладони, где имеет форму треугольника, в вершину которого вплетается сухожилие длинной ладонной мышцы, а основание обращено к пальцам Здесь апоневроз расходится на четыре плоских тяжа; между ними натянуты поперечные пучки. Далее, переходя в тонкие фасциальные пластинки, покрывающие мышцы возвышения большого пальца и мизинца, апоневроз образует три фасциальных ложа — два боковых (для мышц большого пальца и мизинца) и срединное для сухожилий сгибатели пальцев. В них скапливается экссудат при воспалительных процессах.
Мышцы К. условно делят на две группы: короткие (собственные; рис. 4, 5 ) мышцы К. и длинные (мышцы предплечья). Среди собственных мышц К. особенно развиты мышцы возвышения большого пальца, осуществляющие противопоставление его остальным, что обеспечивает захват. В эту группу входят: короткая мышца, отводящая большой палец; короткий сгибатель большого пальца; мышца, противопоставляющая большой палец, и мышца, приводящая его. В возвышении мизинца поверхностное положение занимает короткая ладонная мышца; здесь же начиная от локтевого края К. расположены еще три мышцы: отводящая, сгибающая и противопоставляющая мизинец. Средняя группа собственных мышц К. состоит из 4 червеобразных мышц, сгибающих основные фаланги и разгибающих средние и ногтевые, и 7 межкостных мышц: 3 ладонных, приводящих II—V пальцы, и 4 тыльных, отводящих эти пальцы. Так называемые длинные мышцы К. начинаются от дистального конца плечевой кости и проксимального отдела костей предплечья. К ним относят лучевой и локтевой сгибатели кисти, длинный сгибатель I пальца, поверхностный и глубокий сгибатели II—V пальцев. Сгибатели пальцев в нижней трети предплечья переходят в сухожилия, окруженные синовиальными влагалищами. Эти сухожилия идут с предплечья на К. через запястный (карпальный) канал. На пальцах они расположены в узких костно-фиброзных каналах. На уровне основной фаланги пальца каждое сухожилие поверхностного сгибателя разделяется на две ножки, прикрепляющиеся к средней фаланге. Сухожилие глубокого сгибателя проходит между двумя ножками поверхностного и заканчивается у основания ногтевой фаланги. В отличие от поверхностного, сгибающего основную и среднюю фаланги, глубокий сгибатель выполняет сгибание всех трех фаланг пальца.





Написать комментарий